オーストラリアのThe Royal Children’s Hospital (RCH)における小児心臓麻酔を経験をシェアする第二弾です。イントロ編はこちらをご覧ください。
麻酔導入
導入法
通常の小児の場合と同じく、多くの患者は静脈ラインを持っていないため、麻酔は吸入麻酔薬による緩徐導入で行います。笑気の使用の有無やその他の薬剤、タイミングの差など、個々の麻酔科医によって様々なのは、日本もRCHも同様です。とは言っても、折角ですので幾つか相違点についてピックアップしたいと思います。

(写真:日本では通常の麻酔器の内部回路を用いて導入しましたが、RCHではジャクソンリースを外部回路に接続して麻酔導入に使っています)
筋弛緩薬
まず、オーストラリアでは、筋弛緩薬の選択肢は多岐にわたります。最近の日本では、殆どの施設でロクロニウムを使用していることが多いと思いますが、RCHではロクロニウムの他、ベクロニウム、アトラクリウム、パンクロニウムの中から選択可能です。そして、術中の頻回投与が面倒なのか、ロクロニウムを使う麻酔科医は殆どいません。どの筋弛緩薬を使ってもよいのですが、小児は心拍出量が心拍数に大きく依存していること、麻酔薬で心拍数が低下傾向にあることから、特に重症例では頻脈作用を狙ってパンクロニウムを選択する麻酔科医が多いようです。ちなみに、私も昔は使っていましたが、現在は日本でパンクロニウムを使用することはできません。
挿管チューブ
挿管に関しては、声門から気管分岐部への距離が短いのと、患者が術後に頭を振る可能性があるため、安定した挿管チューブの固定により自己抜管や喉頭浮腫を防ぐことは、小児心臓術周術期管理でも重要なポイントの一つですよね(小児の挿管チューブの選択に関してはこちらをご覧ください)。その目的で経鼻挿管を選択している施設も多いと思いますが、挿管チューブの強固な固定に加え、背に腹は変えられないということで、ベッドに上肢を固定している施設もあるのではないでしょうか。しかし、RCHでは術後の集中治療室で四肢をベッドに固定しているところを見たことがありません。抑制なしであっても、私は心臓外科術後を管理するPICUで過ごした一年間、経口挿管患者の自己抜管が一例、経鼻挿管中の自己抜管は一例も経験していません。
話は逸れますが、集中治療室での四肢の抑制は、日本において議論すべき大きな問題だと思っています。患児が正常に泣いているだけなのか、疼痛・不穏・せん妄なのかの鑑別は簡単ではありませんが、後者であれば原因検索や介入が必要になります。スコアリングを用いて評価し、必要でれば薬剤だけでなく精神的・社会的な介入も考慮します。自己抜管やドレーン抜去を防止するためだけに抑制することは許されません。
また、患者一人に対する看護師の数も全然違います。RCHは全て個室ですが、それぞれの部屋に電子カルテのためのPCが常備され、看護師が一つ一つの部屋の中に常在します。一秒たりとも患児を一人きりにしてはなりません。血液ガスを測定しにいくにしろ、10m先にある薬剤庫に薬を取りに行くにしろ、必ず誰かが代わりに部屋にいなければなりません。私もよく、「ちょっと出るから〇〇を見といて」と担当看護師に頼まれ、たった数秒であっても代わりに部屋で患児を看護?していました。
ということで、参考までに、RCHにおける経鼻挿管チューブの固定法を示したイラストをご紹介します。
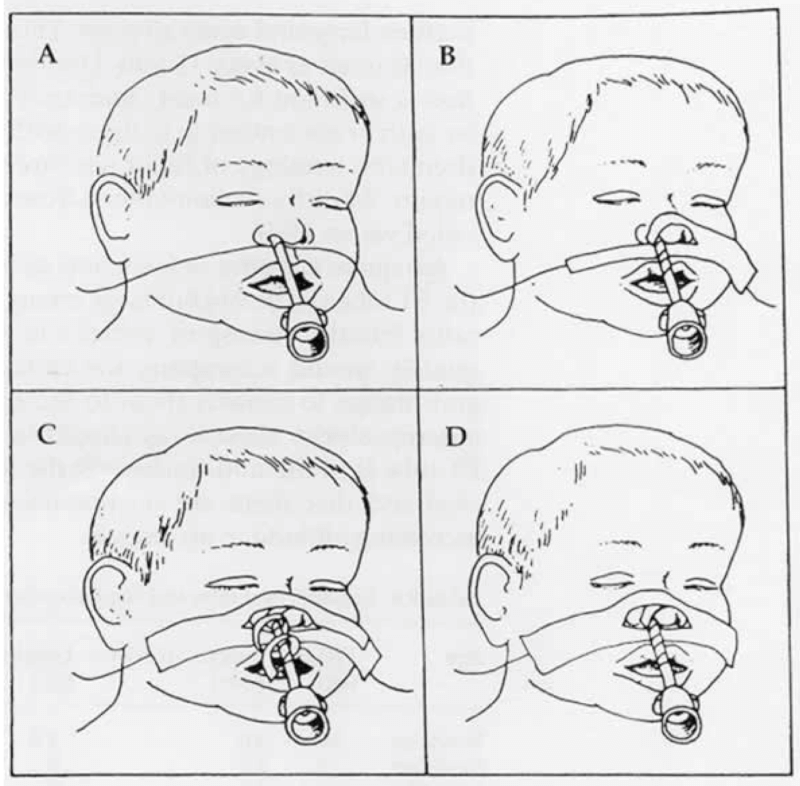
(RCH PICU guideline: “Fixation of Endotracheal Tubes ETT in PICU”より)
麻酔導入〜ライン確保〜
方法
開心術の際には、末梢静脈ラインに加え、観血的動脈ライン、中心静脈ラインを挿入します。時代の流れなのでしょうか、RCHではこれら動脈ラインや中心静脈ラインはもちろん、末梢静脈であっても多くの場合はエコーを用いて穿刺しています。一回目はエコーなしで穿刺する、難しい場合はエコーを用いる、といった手順ではなく、どんな症例でも一回目からエコーを用いますし、できる限り血管後壁を傷つけず1回目の穿刺で成功させるよう心がけています。
 指先だけの感覚で穿刺する方法は、特に集中治療室では役立つこともありました。例えば、感染対策のためCOVID患児に対するエコー機器使用の閾値が上がる中、ブラインドで素早く穿刺した際や、緊急時にエコーを使わず素早く動脈圧波形を確保した際など、私という外国人医師の臨床力のアピールには少なからず貢献したと思います。
指先だけの感覚で穿刺する方法は、特に集中治療室では役立つこともありました。例えば、感染対策のためCOVID患児に対するエコー機器使用の閾値が上がる中、ブラインドで素早く穿刺した際や、緊急時にエコーを使わず素早く動脈圧波形を確保した際など、私という外国人医師の臨床力のアピールには少なからず貢献したと思います。
しかし、そのような職人技で「おぉー!」と驚嘆させることはできるものの、熟練のエコーガイド下と比較し成功率は下がりますし、後壁まで貫通することも少なくありません。RCHの手術室ではエコーを使わずブラインドで穿刺することは許されませんでしたし、後壁を貫くやり方は「俺らはもうそれやらないよ。Old fashionだね」とも言われました。そして確かに、エコーの技術はブラインドに負けず劣らず難しい。。。
(写真:右上にある小さなプローベなら、2kgの新生児であっても問題なく使用できますし、5mmという深さを画面全体に高画質に映し出すことができます)
中心静脈ライン
中心静脈ラインは、トリプルルーメンを用いています。患児の大きさに合わせて、4Fr 8cm、5.5Fr 13cm、7Fr 16cmの中から選びます。場合によっては長すぎることもありますが、安定した固定を優先するためあまり体外にカテーテルがむき出しにならないようにし、不要な部分は術中に外科医に先端をカットしてもらいます。
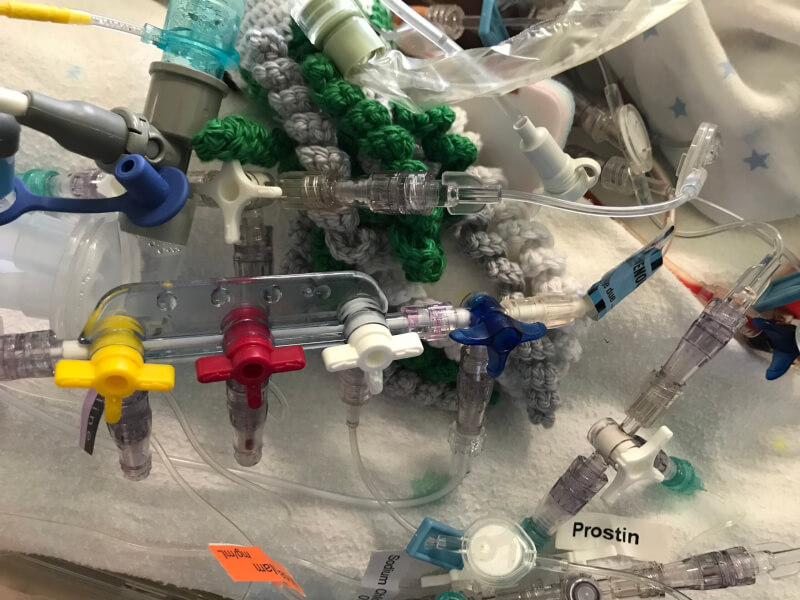 中心静脈ラインだけで3本ラインがありますが、末梢静脈を体重の小さな患者では最低1本、ある程度大きな患者では最低2本確保します。合計の静脈ライン数がかなり多い印象を受けましたが、薬剤(のカテゴリー)毎にラインを使い分けし、側管からメインの輸液は流さないことから、知らず知らずの輸液負荷になるリスクを最小限にしつつ、シリンジポンプの流量を変化させたらすぐに体内注入速度に反映されるというメリットを享受できます。使用例としましては、中心静脈ラインの先端である茶に圧ラインを接続し中心静脈圧をモニターし、青に強心剤や血管収縮薬を、白に血管拡張薬を繋ぎ、2本の末梢静脈ラインを麻酔薬投与ラインと輸液ラインにそれぞれ使う、といった感じです。
中心静脈ラインだけで3本ラインがありますが、末梢静脈を体重の小さな患者では最低1本、ある程度大きな患者では最低2本確保します。合計の静脈ライン数がかなり多い印象を受けましたが、薬剤(のカテゴリー)毎にラインを使い分けし、側管からメインの輸液は流さないことから、知らず知らずの輸液負荷になるリスクを最小限にしつつ、シリンジポンプの流量を変化させたらすぐに体内注入速度に反映されるというメリットを享受できます。使用例としましては、中心静脈ラインの先端である茶に圧ラインを接続し中心静脈圧をモニターし、青に強心剤や血管収縮薬を、白に血管拡張薬を繋ぎ、2本の末梢静脈ラインを麻酔薬投与ラインと輸液ラインにそれぞれ使う、といった感じです。
動脈圧ライン
動脈ラインに関しては、私が日本で小児心臓麻酔を行っていた頃、上下肢に1本ずつカテーテルを挿入していました。それは、送血部位やシャント作成の部位によっては一方の血圧が不正確となる、外科医による吊り上げ次第では上肢(+頭部)の動脈圧が不安定になることがある、経食道心エコープローブにより大動脈が圧迫され下肢動脈圧が低下することがある、人工心肺離脱直後には動脈間で差が生じることがある、大動脈縮窄症では上下肢の圧較差が見たい、血液サンプリング中にも血圧変動を把握していたい、などの理由からでした。しかし、RCHではNorwood手術であろうが大動脈縮窄症の手術であろうが、橈骨動脈に1本動脈ラインを確保するのみです。初めはかなり不安でしたが、段々と慣れてしまいました。
ちなみに、橈骨動脈に確保できない場合は、大腿動脈を狙います。腕を切断した患者が過去にいたようで、虚血のリスクから、上腕動脈の留置は禁忌に近いです。
圧モニタリング
日本での小児心臓麻酔時の圧モニタリングとしては、上下肢の動脈圧、中心静脈圧、肺動脈圧、心房圧と5つの圧ラインを準備し、状況に応じて使い分けていました。しかし、RCHでは上記のようなセットアップになりますので、圧ラインは動脈圧と中心静脈圧の2つしか準備しません。一時的な術野での計測であれば側管で計測してしまいますので、継続的な心房圧や肺動脈圧モニターが必要と術中に判断した場合のみ、3つめの圧ラインをその場で作成します。
薬剤にせよラインにせよ、私がこれまで経験してきたような、多数のラインやモニター、薬剤に囲まれた「コックピット」のような心臓麻酔とは、全く異なる印象を受けました。多くを準備しモニタリングすることで医療の質の向上に繋がりますが、少ない準備とモニタリングで同等の結果を残すには麻酔科医の高い能力が必要になります。実際、RCHの小児心臓のコンサルタントの知識と臨床力は、本当に高かったと思います。
ちなみに、これらの圧ラインですが、プレッシャーカフは用いません。術後PICUでは5U/mlのヘパリン生食をシリンジポンプを用いて1ml/hで流しますが、術中は圧ラインに対し持続投与もしません。サンプリング後など、状況に応じて1U/mlのヘパリン生食でフラッシュしています。
麻酔導入〜その他〜
RCHで驚いた事の一つは、経食道心エコーを限られた症例にしか挿入しないことです。日本ではほぼ全例挿入していましたが、こちらでは術野からの心超音波検査で代替してしまうことがかなり多いです。更に、術野からであろうが経食道からであろうが、必ず循環器内科医がその都度手術室まで来て評価し、レポートを残します。
その他のモニター関連は、そこまで日本と変わらないのではないでしょうか。心電図、上下肢の酸素飽和度モニター、近赤外線分光法による脳組織酸素飽和度モニター、中枢温と末梢温、といった装備も、一般的な心臓麻酔と同じです。
専門職の役割
面白いのは、麻酔前の準備だけでなく、麻酔導入中に関しても麻酔テクニシャンが麻酔科医のバディーのように色々と手伝ってくれることです。挿管器具の準備、挿管介助、ラインの準備や介助、モニターの装着や接続など、全て麻酔テクニシャンがやってくれます。挿管困難症例の場合には素早く正確に器材を渡さなければなりませんし、ライン確保に関しても麻酔科医によって異なる「好み」があります。そのため、麻酔テクニシャン麻酔に関する専門的な知識と社会人としての要領の良さが必要とされます。
一方、これまた興味深いのは、看護師がこれらの準備に一切関与しないことです。日本では看護師が麻酔導入を手伝っていることが多いと思いますが、オーストラリア(少なくともRCH)では、麻酔導入に看護師は全く関与しません。手術看護師の仕事は、主に術中の器械出しとそれを助ける外回りの仕事です。手術器材の準備が終われば手術が始まるまで適当に音楽を流し会話を楽しんでいますし、手術が終われば麻酔中であっても部屋から出て行ってしまうこともあります(笑)。
導入後
 麻酔導入が終わればコーヒータイムです。オーストラリアは世界屈指のコーヒー文化を誇っており、仕事中も多くの人がコーヒーを楽しんでいます。RCHでは、院内だけでもカフェが4箇所存在します。麻酔科医は、麻酔の導入が終わればチーム全体の注文を聞いて回り、みんなで代わりがわりにコーヒー楽しみます。
麻酔導入が終わればコーヒータイムです。オーストラリアは世界屈指のコーヒー文化を誇っており、仕事中も多くの人がコーヒーを楽しんでいます。RCHでは、院内だけでもカフェが4箇所存在します。麻酔科医は、麻酔の導入が終わればチーム全体の注文を聞いて回り、みんなで代わりがわりにコーヒー楽しみます。
写真は、私のお気に入りの「ロングブラック(long black)」です。エスプレッソのお湯割のようなもので、日本でいうブラックコーヒーに近いのかもしれませんが、その味は格別です。あまりにどハマりしてしまったため、それまではコーヒーを殆ど飲まなかった私ですが、帰国後にコーヒーマシンを購入したほどです。
Next –> 海外の小児心臓麻酔を経験して〜麻酔維持編〜






コメント