以下、左心補助人工心臓(Left Venticular Assist Device: LVAD)の一つであるHeartwareの基本的な仕組みと周術期管理について、麻酔科医・集中治療医が把握すべき事項について解説します。
はじめに
左心補助人工心臓(Left Venticular Assist Device: LVAD)は、末期心不全患者の治療として用いられる、補助循環装置の一つである。Heartwareは、遠心型ポンプを内臓したLVADの一つであり、その装置の小ささから小児にも用いられることがある(6歳児から報告あり1))。
HQ-curves
Hearwareによる循環サポートを理解するためには、HQ-curveと呼ばれるポンプ血流とその決定因子との関係性を表した曲線を理解することが肝要である。すなわち、Heartwareから拍出されるポンプ血流(Q)は、流入口と流出口の圧較差(H)とimpellerの回転数によって規定される2)。多くの場合、左室心尖部から血液を流入し、上行大動脈に血液を流出するため、ポンプの流入口と流出口の圧較差(H)は、主に大動脈と左室の圧較差ということになる。
下図のようなHQ curveで示されるように、同じ回転数であれば圧較差が小さい方が多くのポンプ血流を得ることができる。また、理論的には同じ圧較差であれば回転数が多い方が血流は増加する。しかし、回転数は大動脈と左室の圧較差に影響を与えるため、実際にはポンプスピードを増加させることで必ずしも血流が増えるとは限らない。また、回転数が高すぎると心室中隔の偏位や不整脈、左室の虚脱を引き起こす。
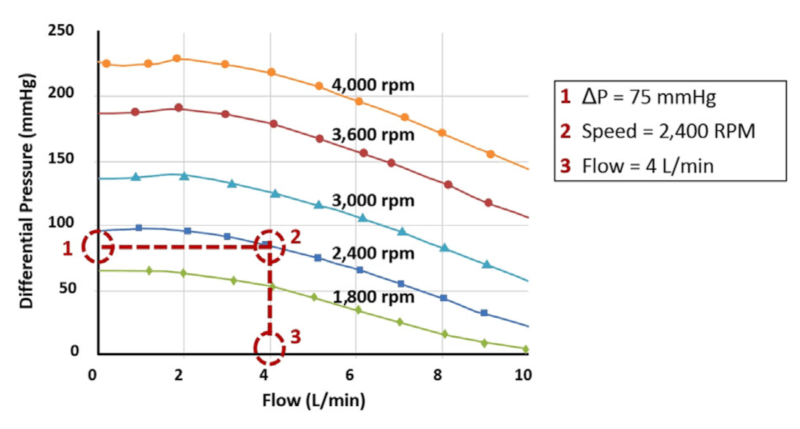
図1. HQ curve2)
例えば、圧較差が75 mmHgで回転数が2400 RPMの場合、ポンプ血流量は4 L/minとなる。
拡張期に圧較差は大きくなるためポンプ血流は小さくなる一方、収縮期に圧較差は最も小さくなるためポンプ血流は最も大きくなる。
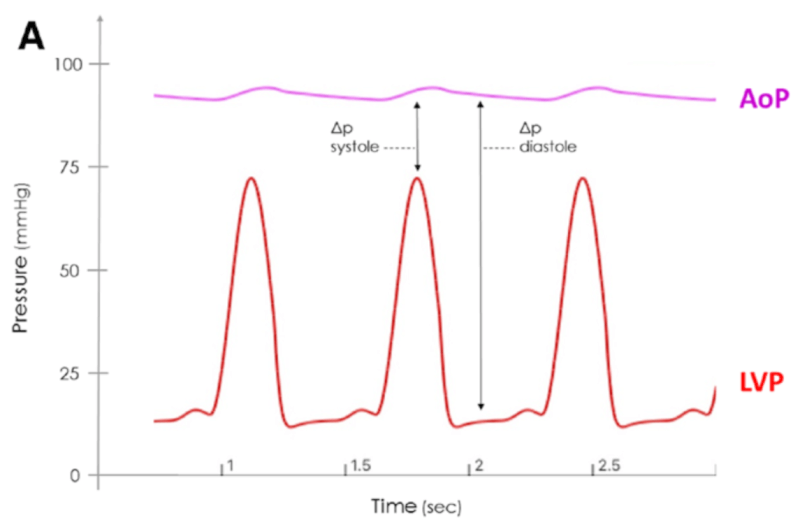
図2. 収縮期と拡張期の大動脈と左室の圧較差3)
波形
基本
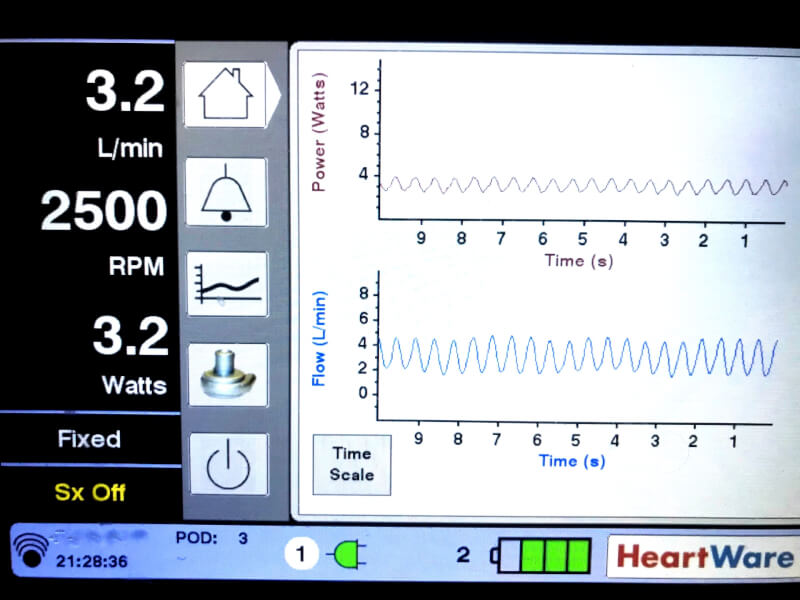
Heartwareの波形は、peak(最大値)、trough(最低値)、pulsatility(最大値 ー 最低値)で特徴づけられる。平均値が「ポンプ血流」として表示され。peakとpeakの間隔が心拍数を反映する。

図3. Heartwareの波形3)
ポンプの消費電流は、回転数・血液の粘度(viscosity)・ポンプ血流に依存する。消費電流は直接計測され、回転数は設定できることから、血液粘度(すなわちヘマトクリット値)を入力することで、ポンプ血流を推定(計算)できることになる。
ヘマトクリット値が不正確であれば、ポンプ血流の推定値も不正確となる。また、ポンプ内の血栓形成は消費電流を増加させてしまうことから、ポンプ血流を過大評価する。
Hearwareでは、波形から以下のような鑑別診断に有用な情報を与えてくれる3)。
血管内容量
血管内容量が多い場合、左室内容量が増え左室内圧が上昇するため、ポンプを介した圧較差は低下し、ポンプ血流は増加する。特に収縮期に増加するため、pulsatilityは増加する(high-flow, high-pulsatility)。
逆に血管内容量低下が少ない場合、左室内収縮期・拡張期圧ともに低下するため、圧較差は増加し、ポンプ血流はpeak, mean, pulsatility全て低下する(low-flow, low-pulsatility)。
後負荷
全身血管抵抗上昇による高血圧では、大動脈と左室の圧較差が上昇し、特に拡張期に大きくなる。そのため、peakの若干の低下とともに、meanとtroughは大きく低下し、pulsatiltyは増加する(low-flow, high-pulsatility)。症例によっては、拡張期のポンプ血流がゼロ、またはマイナスになることもありうる。このような症例で回転数を増やしポンプ血流を増加させようとすると、高血圧を増悪させてしまうため注意が必要である。
後負荷低下・低血圧では大動脈と左室の圧較差が低下するため、ポンプ血流はpeak・trough共に増加する。重症例では特に拡張期に影響が強く、pulsatilityは小さくなる(high-flow, low-pulsatility)。
右心不全
右室からの心拍出量が減るため左室の充満が不十分となり、血管内容量不足と似たような状態、すなわち、ポンプ血流はpeak, mean, pulsatility全て低下する(low-flow, low-pulsatility)となる。
大動脈弁閉鎖不全
逆流により大動脈左室間の圧較差が小さくなるため、peak, mean, troughが大きくなる。特に拡張期の左室内圧上昇(圧較差低下)が顕著となるため、pulsatilityは低下する(high-flow, low-pulsatility)。ポンプ血流は増加するが、大動脈弁逆流があるため全身への血流量を増加させているわけではないことに注意が必要である。回転数を減らしても逆流量は減らず、回転数を増加させると全身への血流量が増加できる可能性がある。
心タンポナーデ
左室収縮時圧の著名な低下(と左室拡張期圧の軽度増加)により、peak, mean, pulsatilityは低下する(low-flow, low-pulsatility)。また、波形自体も典型的なsinusoidal patternとならず、心拍毎の左室収縮期圧の急速な低下を反映し、peakとpeakの間は比較的フラットな波形を呈する。
左室収縮機能
ポンプの回転数が一定であれば、左室収縮機能低下により収縮期の左室内圧低下と拡張期の左室内圧上昇を引き起こし、収縮期の圧較差上昇によるpeak(とmean)の低下、拡張期の圧較差低下によるtroughの上昇、すなわちpulsatility低下を呈する(low-flow, low-pulsatility)。
逆に左室収縮機能が増加している場合は、収縮期の左室内圧上昇と拡張期の左室内圧低下となり、収縮期の圧較差低下によるpeak(とmean)の上昇、拡張期の圧較差増加によるtroughの低下、すなわちpulsatility増加を呈する(high-flow, high-pulsatility)。
回転数
回転数を低くすると、左室の負担が増えるため収縮期・拡張期ともに左室内圧が上昇する一方で、回転数低下自体がポンプ血流を減らすため、全体としてはpeak, trough, meanの低下とpulsatility上昇となる(low-flow, high-pulsatility)。
逆に、回転数増加の全体としては影響としては、peak, trough, meanの上昇とpulsatility低下となる(high-flow, low-pulsatility)
先あたり
原因としては、inlet cannulaの位置異常や血管内容量低下、右心不全、心タンポナーデなどが挙げられる。流入カニューラが中隔や心室壁に近づく収縮期に起こりやすく、本来peakを迎えるはずである収縮期にポンプ血流が0L/minとなるような波形が散見されるようになる。
波形のまとめ
| Low-flow | High-flow | |
| Low-pulsatility |
•右心不全
•血管内容量減少
•心タンポナーデ
•左室収縮機能低下
|
•低血圧/血管拡張
•大動脈弁閉鎖不全
•ポンプ内血栓(過大評価)
•回転数増加
|
| High-pulsatility |
•高血圧
•回転数低下
|
•血管内容量過剰
•左室収縮機能増加
|
術前・術後チェック項目
心エコーでは
- Inflow cannulaの位置と開通性(peak velocity < 1.5 m/s)
- Outflow graftの開通性
- 大動脈弁狭窄・逆流:特に逆流は血液の再循環(左室→LVAD→上行大動脈→左室)を引き起こす。
- 右室機能:LVADは左室のみしかサポートしていない。右心不全はLVADの充満を妨げる。
- 三尖弁逆流:LVADの充満を阻害。
を確認する。
周術期管理
Hearwareのような遠心型ポンプは、「preload dependent, afterload sensitive」であることを肝に命じておくべきである。すなわち、左室への静脈還流が少なくなるとポンプが空回りし、左室の後負荷が増えると流量が減ってしまう。
左室への静脈還流に関しては、十分な容量負荷と右室機能が不可欠である。上記に述べたような波形や中止静脈圧などを参考に、輸液管理やミルリノンやアドレナリンによる右室サポートを行う。また、右室の後負荷を減らすために、iNOを用いることもある。
患者の年齢や体格にもよるが、一般的には
- ポンプ血流(mean): 4〜6 L/min(または2.0-2.6 L/min/m2)
- 推奨回転数:2400-3200 RPM(1800-4000 RPMまで可能)
- Trough >= 2L/min
- Pulsatility 2〜4 L/min/beat
- 消費電力:3〜7 Watts
が一つの目安とされている2)。
References
- Miera et al. Ann Thorac Surg. 2011 Apr;91(4):1256-60.
- Dalia et al. J Cardio-Thoracic Vasc Anesthe. 2018 Apr;32(2):1001-1012.
- Rich et al. ASAIO J. Sep/Oct 2017;63(5):526-535.

コメント
コメント一覧 (1件)
[…] Hearwareの仕組みと周術期管理 […]