以下、動脈管開存症(Patent ductus arteriosus: PDA)の周術期管理に際し、麻酔科医・集中治療医が把握すべき事項について解説します。
解剖・分類
動脈管とは下行大動脈と肺動脈間を交通する血管であり、一般的には鎖骨下動脈よりも遠位の大動脈から発生し、左肺動脈に付着する。通常、出生後10-15時間以内に機能的に閉鎖し、血栓・血管内皮増殖・線維化により2-3週間で永久的に閉鎖する1)。
動脈管は他の先天性心疾患と合併することも多い。肺血流や体血流のsourceとして生命維持に欠かせない場合もある。
病態生理
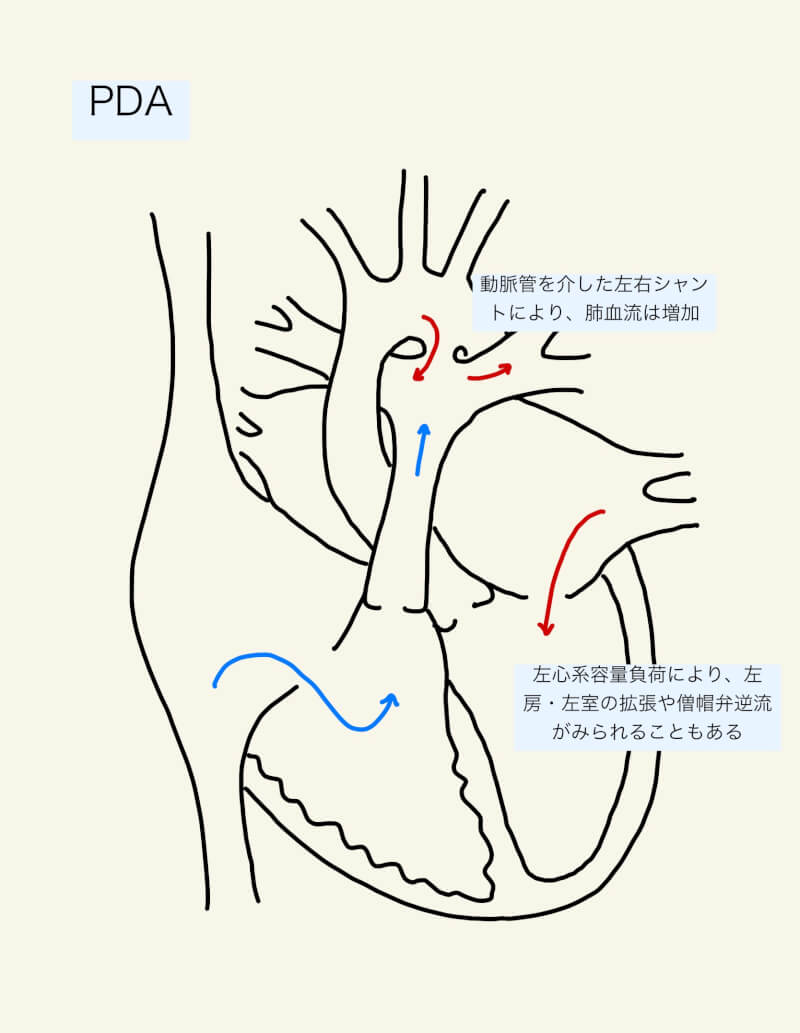
動脈管を介した左右シャントが問題となる。シャント量は、動脈管の径と長さ、肺血管抵抗と全身血管抵抗のバランスに依存する。径が大きく短いほど抵抗が小さく、シャント流量が増加する。大きな動脈管のある患者では、拡張期に肺動脈ヘ流出することで拡張期圧が低下し、心筋虚血のリスクが高くなる。特に貧血や全身血管抵抗低下時には注意を要する。拡張期の左右シャント血は下行大動脈からも流れ、下行大動脈の血流は拡張期に逆流する。
小さな動脈管は血行動態的に有意でないが、動脈管が大きく左右シャントが増えると、肺血流増加・左心系容量負荷となり、うっ血性心不全や肺高血圧となる。典型的には、肺血管抵抗が正常域にまで下降する生後4〜6週間で出現するが、未熟児の場合はより早く症状が現れることもある。左心系容量負荷により弁輪が拡大し、僧帽弁逆流を呈することもある。慢性・重症になればEisenmenger症候群へ進行する。
方針
PDAの薬物的閉鎖には、シクロオキシゲナーゼ阻害剤(イブプロフェン、インドメタシン)が用いられる。
薬剤でコントロールできない患者に対し、外科的閉鎖術が考慮される。選択肢としては、後側開胸での動脈管結紮術、ビデオ補助胸腔鏡手術、ロボット支援内視鏡的閉鎖術がある1)。
外科的治療の他に、カテーテルを用いた閉鎖術も施行されている。
術前チェック項目
心エコーでは
- 動脈管内の流速・方向・圧較差:肺血管抵抗の上昇やEisenmengerの有無
- 下行大動脈の拡張期逆流所見:シャント量の大きさ
- 僧帽弁逆流:左室容量負荷による弁輪拡大
を評価する。
周術期管理
術前・術中管理
通常は全身麻酔が施行される。新生児のPDA結紮術は、移送のリスク、人工呼吸器の変更の必要性、低体温の可能性を避けるため、しばしば新生児室でも施行される1)。左側開胸でアプローチするため、本来であれば外科的視野を改善させるためには術中分離肺換気を行うことが望ましいが、小さな患児では分離肺換気せず肺の愛護的な牽引のみで十分であることが多い。上下肢に酸素飽和度モニターを装着することで、術中の不慮の下行大動脈結紮を発見することができる。非侵襲的血圧測定もしくは動脈圧ラインを用いて上下肢の血圧をモニタリングすることで、PDA閉塞前後で変化を評価できる。孤立性PDAであれば術中経食道心エコーは必要としない。
動脈管結紮前は、肺血管抵抗を上昇させて左右シャントを減らす管理(「心室中隔欠損症の周術期管理」参照)とする。麻酔導入時は、気道系の危険とのバランスであるが、通常はFiO2 0.4-0.6で導入を開始する。挿管後はFiO2を最小限とするが、左肺の換気はほとんど行われないため、しばしば酸素濃度の上昇が必要となる。肺血流の観点からも低二酸化炭素は避けるべきである。
結紮後
適切に動脈管が閉塞されれば、肺循環へのrun-off消失とともに拡張期血圧が増加する。下肢血圧の低下や消失は、不慮の下行大動脈結紮の可能性を考える。また、上下肢の圧較差は、大動脈縮窄症の出現を示唆する。経食道心エコーがあれば、遺残短絡を確認する。
術後管理
体重の小さな患児は術後機械換気を要するが、比較的大きな患者や経カテーテル閉鎖術を施行された患者では、術終了時に抜管することもある。
他の心奇形が合併しない限り、結紮後のQp/Qsは1に低下する。術前のQp/Qsやうっ血性心不全の程度にもよるが、術後は利尿剤などを用いてマイナスバランスとする。(「心室中隔欠損症の周術期管理」参照)孤立性PDAであれば術中人工心肺は必要なく、術後早期の心機能は保たれるため、通常カテコラミン類の循環補助は必要ない。
外科的治療の合併症は、結紮後の動脈管再開通、反回神経損傷(反回神経は動脈管の後方を走行)による声帯麻痺・嗄声・「むせ」、横隔神経麻痺、無気肺、乳び胸などである1)。また、上述のように肺動脈や下行大動脈の不慮の結紮も起こりうるため、術中の観察が肝要である。
References
- Anesthesia for Congenital Heart Disease, 3rd Edition. Dean B. Andropoulos et al.


コメント
コメント一覧 (1件)
[…] 動脈管開存症(Patent ductus arteriosus: PDA) […]