以下、房室中隔欠損症の周術期管理に際し、麻酔科医・集中治療医が把握すべき事項について解説します。
解剖・分類
呼称
房室中隔欠損症は心内膜床欠損症とも呼ばれ、英語でもAtrioventricular canal (AVC)やAtrioventricular defect (AVSD)、Common AV canal defect (CAVC)などといった呼び名がある。21トリソミーやNoonan症候群、Ellis-van Creveld症候群といった様々な症候群と関連する1)。また、ファロー四徴症やheterotaxy syndromeといった他の心疾患とも合併する5)。
分類
大きく分けて、以下の3つのタイプに分けられる1,6)。
- 不完全型(Imcomplete type):部分型(partial type)とも呼ばれる。一次孔型心房中隔欠損に僧帽弁裂隙を合併する。心室中隔欠損(VSD)やその他の心室間交通は存在しない。
- 中間型(Intermediate type):一次孔型心房中隔欠損とその直下のVSD(多くは制限型:restrictive)から成る。共通房室弁弁輪は1つだが、弁口は二つある。
- 完全型(Complete type):一次孔型心房中隔欠損と共通房室弁(弁輪も弁口も1個)直下の大きなunrestrictive VSD(Inlet type)からなる。完全型の75%以上はDown症候群と関連する4)。完全型は、superior bridging leaflet(後述)の形態や腱索の付着などによって更に分けられる(Rastelli分類)。
房室弁
完全型の共通房室弁は5つの弁尖から成り、superior (anterior) bridging leafletとinferior (posterior) bridging leafletが中隔を跨いで存在する3)。右側はこの二つのbridging leafletの他に、right anterior-superior leaflet、right posterior (mural) leafletが存在し、左側は二つのbridging leafletの他にlateral (mural) leafletが存在する3)。二つのbridging leafletの接合部を”zone of apposition”と呼ぶ3)。
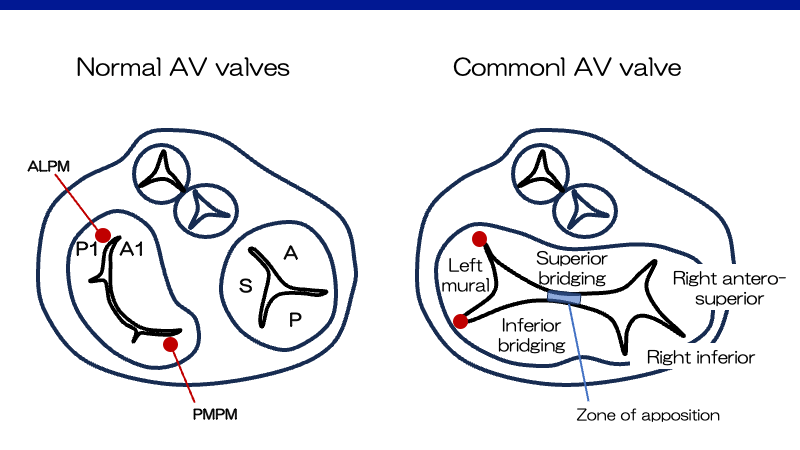
乳頭筋
左室乳頭筋の位置が正常よりも(心尖部からみて)反時計方向に回旋している。経胸壁心エコーでみた場合、通常は4時方向にある前外側乳頭筋は3時方向に、通常は7時方向にある後内側乳頭筋は5時方向に存在する3)。
大動脈弁と左室流出路
通常の大動脈弁は僧帽弁と三尖弁の間に押し込まれたように存在するが、AVSDでは房室弁が分かれていないため大動脈弁が前上方向に存在する3)。結果、左室の流入路に比較し流出路が長く、左室流出路は”goose-neck”型を呈し、左室流出路狭窄を合併しうる3)。
病態生理
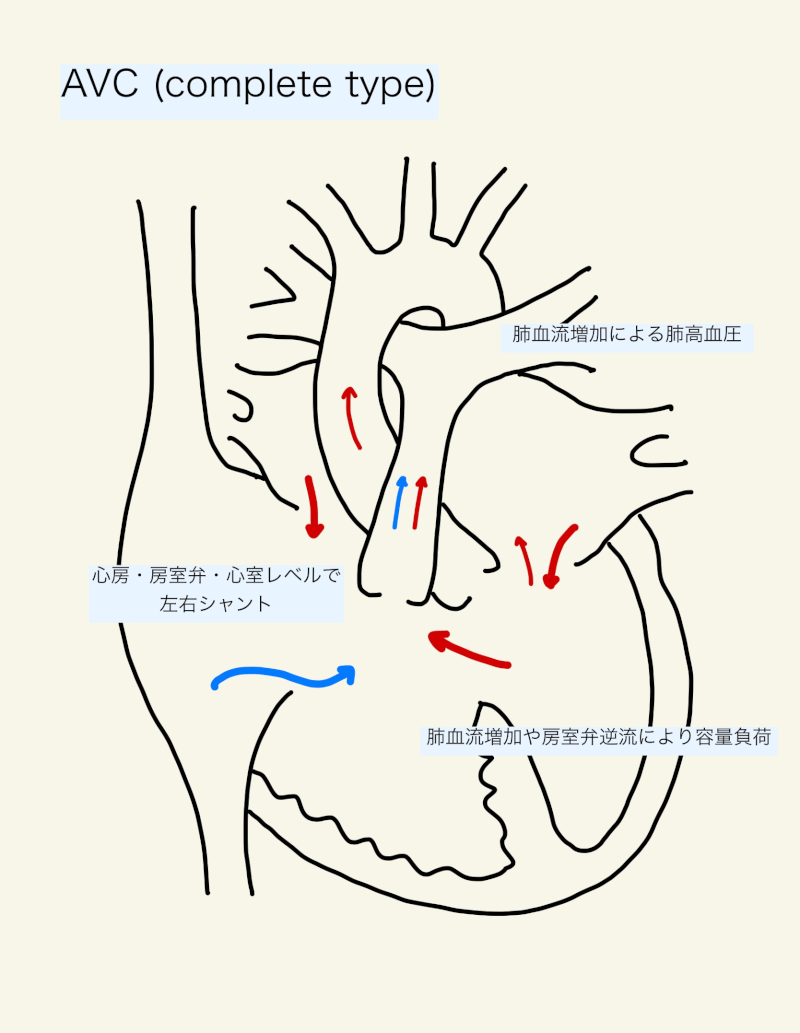
心房・心室・房室弁レベルで左右シャント(心房は特に拡張期に、心室は特に収縮期にシャントがおきる3))が起こり、右心系の容量負荷となる。容量負荷はうっ血性心不全の原因となり、肺血流増加に伴い肺高血圧症(High-flow PH)に進展する。共通房室弁逆流がみられることが多く、完全型であれば左室から右房へ血液がシャントすることもある。稀ではあるが、収縮期に右室から左房へシャントし、チアノーゼを呈することもある3)。
うっ血性心不全と症状の重症度は左右シャントと共通房室弁逆流の程度に依存する。一般的に、不完全型が最も症状が少なく、完全型が最も症状が強い1)。21トリソミー患者は早期に肺高血圧症に進展し、重症度も高い。
方針
心内修復術のタイミングは、型や臨床経過によって異なる。生後比較的早期に心内修復術を行うこともあれば、肺動脈絞扼術を先に施行し肺高血圧への進展を予防し、体重増加を待って根治術を行うこともある。
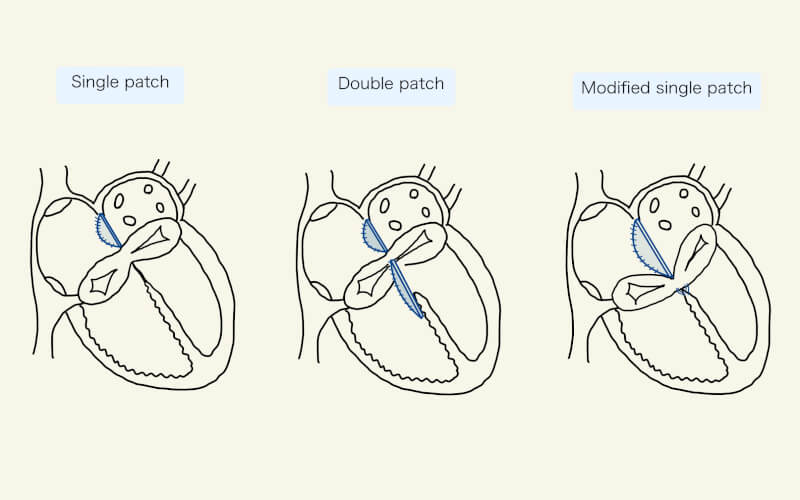
手術は右房アプローチで行われ、主に3つの方法が存在する。Single-patch (one-patch)法は、主に部分型に対して用いられ、一つのパッチを用いて欠損孔を閉鎖する。Double patch (two-patch)法は、主に完全型や中間型に対して用いられ、心房中隔欠損と心室中隔欠損それぞれに対してパッチを用いて閉鎖する7)。前後共通弁尖間のapposition zoneを消失による裂隙(cleft)が閉鎖不全の発生に関与するため、cleftを閉鎖することが多い。Modified single-patch法は、主に中間型に用いられ、心房中隔欠損を一つのパッチで閉鎖し共通房室弁と心室中隔を縫合する1, 7)。
術前チェック項目
心エコーでは
- ASDとVSDの大きさや位置:分類に必要
- 房室弁の形態・機能:分類に必要。房室弁逆流は血行動態に大きく関与。弁修復に重要な情報。
- 左室拡張末期容量:房室弁逆流で増大)
- 右室拡張末期容量:右室容量負荷
を評価する。
心臓カテーテル検査では
- Qp/Qs:左右シャントの目安
- 肺血管抵抗:根治術後の右心不全や肺高血圧性クリーゼの予測
- 肺動脈圧:術前肺高血圧の有無
を評価する。
周術期管理
術中管理
その他の中隔欠損(ex. VSD)と同様、肺血管抵抗と体血管抵抗のバランスをとり、肺循環血流量を制限することが大切である。例えば、麻酔導入時はFiO2 0.4-0.6と低めの酸素濃度で導入を開始する。ただし、21トリソミーの患者など気道に不安がある場合は注意が必要である。挿管後はFiO2を最小限にし、低二酸化炭素を避けるべきである。
人工心肺離脱後は、経食道心エコーで残存病変を評価する。
Major Residual Region2)の例
- 心房間・心室間のresidual defect >3mm
- 右左房室弁狭窄:mean >6mmHg
- 右左房室弁逆流:中等度以上
術前肺血流が増加していた患者や、長期間肺血流増加に曝された患者、21トリソミー患者では、人工心肺の影響も合わせて術後に肺高血圧や肺高血圧クリーゼとなるリスクが高くなる。肺高血圧に対しては、過換気、100%酸素、アシドーシスの改善、鎮静、血管拡張薬、NOなどで対応する。房室弁逆流やVSDが残存している症例では、ミルリノンやその他の後負荷を軽減する薬剤が有用である。
術後管理
閉鎖後のQp/Qsは1に低下するため、術後は利尿剤などを用いてマイナスバランスを目指す。特に術前の左室拡張末期容量が小さい(70-80%以下)である場合は、術後の急激な容量負荷を避ける必要がある。
References
- Anesthesia for Congenital Heart Disease, 3rd Edition. Dean B. Andropoulos et al.
- Nathan M, et al. J Am Coll Cardiol. 2021 May 18;77(19):2382-2394. PMID: 33985683.
- Transesophageal Echocardiography for Pediatric and Congenital Heart Disease, 2nd Edition. Pierre C. Wong et al. DOI: https://doi.org/10.1007/978-3-030-57193-1.
- Warnes CA, et al. J Am Coll Cardiol. 2008 Dec 2;52(23):e143-e263. PMID: 19038677.
- Baumgartner H, et al. Eur Heart J. 2010 Dec;31(23):2915-57. PMID: 20801927.
- Jacobs JP, et al. World J Pediatr Congenit Heart Surg. 2010 Apr;1(1):68-77. PMID: 23804725.
- Calkoen EE, et al. Int J Cardiol. 2016 Jan 1;202:784-95. PMID: 26476030.

コメント
コメント一覧 (3件)
[…] 房室中隔欠損症(Atrioventricular canal: AVC) […]
[…] 一次中隔の異常形成による。心内膜床の融合異常による心内膜床欠損症と関係がある。 […]
[…] III型(流入型:Inlet/AV canal/endocardial cushion)は、三尖弁直下の流入部心室中隔の欠損。AVSDと関連することもある2)。 […]