以下、部分/完全肺静脈還流異常症(Partial and total anomalous pulmonary venous return: PAPVR/TAPVR)の周術期管理に際し、麻酔科医・集中治療医が把握すべき事項について解説します。
解剖・分類
PAPVRでは、肺静脈の一部が右房や右房へ還流する静脈と結合している。TAPVRでは全ての肺静脈が右房と結合(Connections)している。そのため、PAPVC/TAPVCとも呼ばれる。
PAPVR
PAPVRには様々な型が存在する。最も一般的なものは、右肺静脈が右上大静脈や右房と結合するタイプで、次に多いタイプは右肺静脈と下大静脈が結合するタイプ1)。左肺静脈が左無名静脈や冠静脈洞と結合しているタイプが最も数が少ない1)。
TAPVR
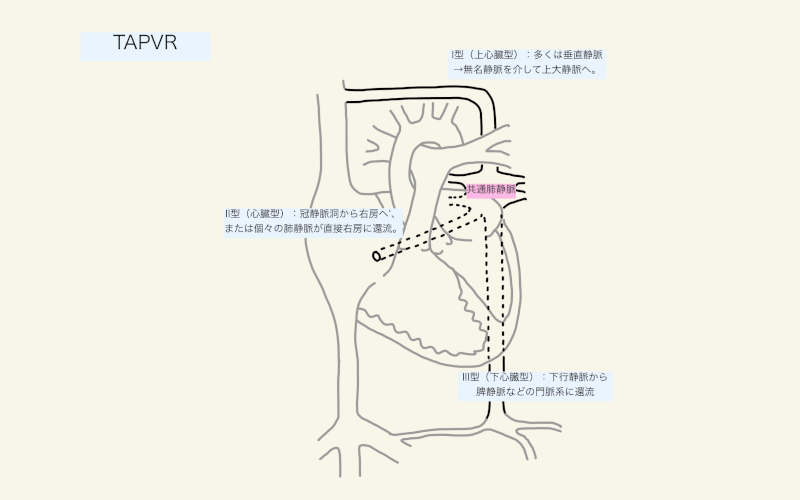
TAPVRには、上心臓型、心臓型、下心臓型、混合型という4つのタイプが存在する。全肺静脈が右心系に還流(左右シャント)するため、生存のためには卵円孔や心房中隔欠損といった心房間交通(右左シャント)が必須である。
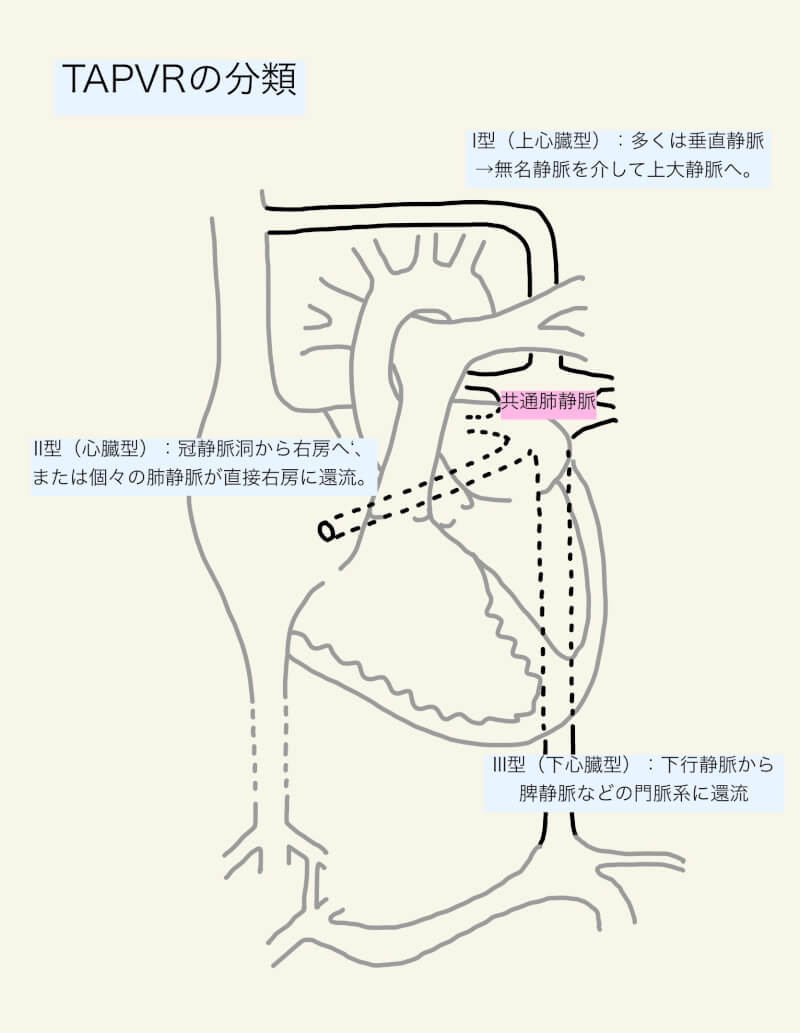
I型:上心臓型
TAPVRの最も多いタイプで、肺静脈が上大静脈に還流する。一般的には左右の肺からそれぞれ2本の肺静脈が合流し垂直静脈となり、左無名静脈を介して上大静脈へ還流する(IA型)1)。肺静脈狭窄(Pulmonary venous obstruction: PVO)は一般的ではないが、垂直静脈の内因性の狭窄や肺動脈や気管支による外因性の圧迫によってはおこりうる1)。
II型:心臓型
次に多いタイプで、肺静脈は冠静脈洞(IIA型)や右房(IIB型)へ還流する。冠静脈洞へ還流するタイプではPVOの報告が多い2)。
III型:下心臓型
横隔膜下型とも呼ばれる。肺静脈は合流し下行静脈(descending vein)となり、横隔膜の食道裂孔を通り、脾静脈や上腸間膜静脈との合流部で門脈系に還流する1)。ほぼ全ての患者がPVOを合併し、走行中どの部位でも起こりうる1)。
IV型:混合型
肺静脈は、2箇所以上の結合部位から還流する。
病態生理
PAPVR
基本的には心房レベルでの左右シャントであり、各心房心室での負荷像も心房中隔欠損と同様である。すなわち、肺血流が増加し(→high-flow pulmonary hypertension)、右房と右室、そして肺動脈が拡張する。異常還流静脈の数、異常静脈が起始する肺葉や区域、正常還流肺血管床と異常還流肺血管床の相対的抵抗、流入先の心房コンプライアンスといった因子が、左右シャントの程度を規定する1)。
心房中隔欠損がなくPAPVRが1本のみである場合、多くは無症状であり、未治療でも通常の生命予後が期待できる。50%以上の肺静脈還流と心房中隔欠損のある場合は、30-40歳代に呼吸苦や繰り返す気管支炎、血痰や胸痛、上室性頻脈による動悸を呈し、右心不全や肺高血圧、肺性心へと進展する1)。
TAPVR
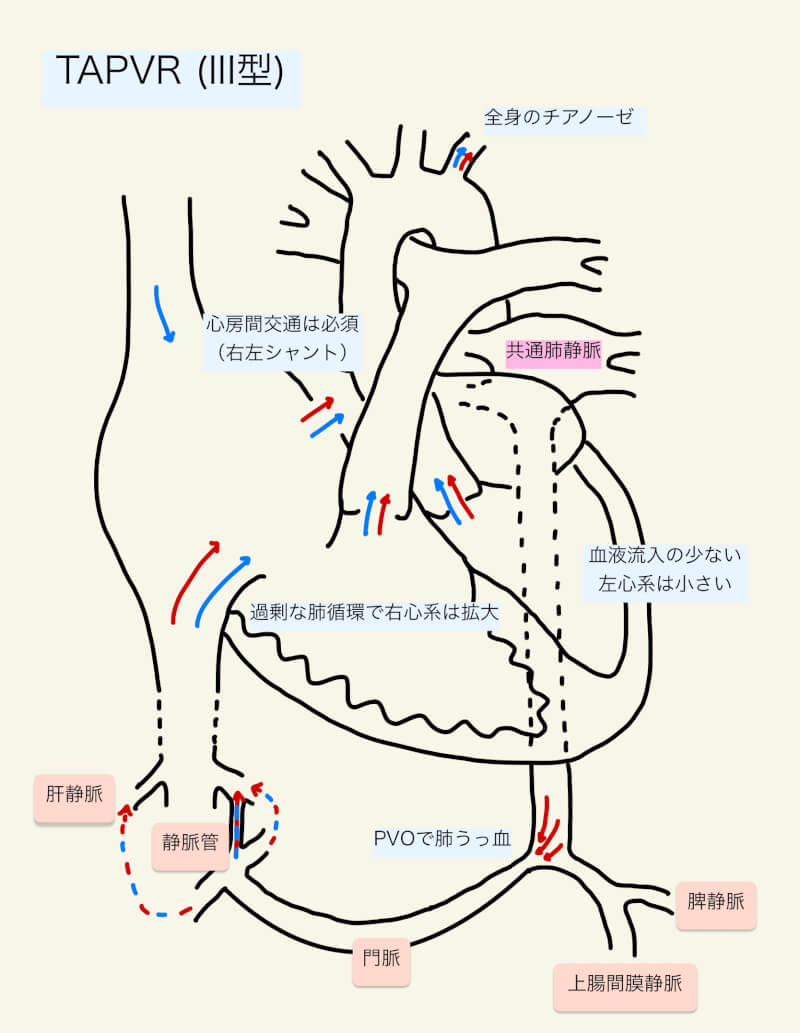
病態生理においてPVOの有無が重要である。PVOがあり肺静脈血の還流が阻害されると、肺静脈高血圧と肺水腫を発症し、代償機構として肺動脈の血管が収縮(肺血管抵抗増加)する。右室の収縮期・拡張末期圧は増加し、右房圧の上昇によって心房レベルでの静脈血の右左シャントが増加、進行性の全身性低酸素血症を呈する。PVOのないTAPVRでは、肺静脈血の左右シャントにより右房と右室の拡大、過剰な肺循環、右心不全となる。
心房間交通の制限(restrictive)/非制限(non-restrictive)も、TAPVRの病態生理に影響を与える。卵円孔開存のみで右左シャントは制限的(restrictive)であ場合、過剰な肺循環により右心系が拡大し、血液流入の少ない左心系は小さい1)。心房中隔欠損で右左シャントが十分(non-restrictive)の場合は、症状がでるまで数十年かかることもある1)。
I型で酸素飽和度の低い下大静脈からの血液が主に心房間を介して左房→左室→上行大動脈に流れ、酸素化された上大静脈からの血液が主に三尖弁→右室→肺動脈→動脈管→下行大動脈に流れた場合、肺高血圧のある完全大血管転位のような”reversed differential cyanosis”を呈することがある7)。
方針
PAPVR
手術は通常、血行動態的にQp/Qsが2を超えるような左右シャントの存在、Scimitar症候群などと関連した反復性肺感染症、その他の修復を要する心奇形の合併、圧迫や閉塞により周囲に構造物に影響を与える場合に施行される1)。異常還流静脈を左房と吻合する方法や、パッチを用いて異常還流静脈を左房へ還流させる方法がある。右肺静脈が上大静脈に還流し静脈洞型ASDを持つ患者に対しては、例えば以下のような術式が行われている。
1) Warden procedure:異常還流静脈(右肺静脈)の頭側で上大静脈を切断し右房と吻合し、異常還流静脈はbaffleを用い静脈洞型ASDを介して左房に流入させる。
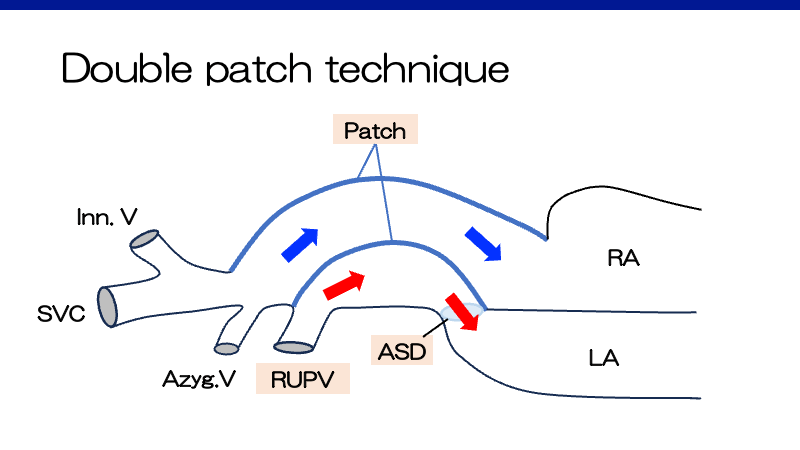
2) Two-patch repair:一つ目のpatchで肺静脈と右房の交通を閉鎖しASDを介して左房へ還流させ、右房前面に二つ目のpatchを当ててSVCの狭窄を防ぐ。
TAPVR
- PVOがあるTAPVR(obstructed TAPVR)は、緊急外科的修復術の適応。
- PVOがなく(unobstructed TAPVR)心房間交通が制限型(restrictive intertribal communications)である場合、緊急バルーン心房中隔裂開術(Balloon arterial septostomy: BAS)で姑息的に対応。
- PVOがなく心房間交通が非制限型であるTAPVR患者は、通常は1歳未満での待機的手術に備え内科的に管理。
術式としては、基本的に肺静脈合流部と左房を直接吻合することで、肺静脈を左房へ還流させる。近年、心房との吻合に肺静脈ではなく肺静脈周囲の心嚢や胸膜を用いる”sutureless” techniqueと呼ばれる術式により、術後の肺静脈狭窄症を減らそうとする施設もある1)。
冠静脈洞へ還流するタイプ(IIa)では、パッチを用いて静脈を左房に還流させることがある1)。ASDを大きく切開し、冠動脈洞のroofを切開(cutting back)することで左房との交通を作成する(すなわち、”unroof”とする)。広げたASDを閉じるようにパッチをあてることで、冠動脈洞と肺静脈は左房へ還流するようになる。
術中操作が心臓の裏側であること、術視野確保のため心内への血液還流を減らしたいこと、施行する患児が小さく上下大静脈への脱血管カニュレーションを避けたい、といった理由から、25℃程度の超低体温循環停止下に手術を行うこともある。
二心室だけでなく、単心室にもTAPVCが合併することがあり、多くがheterotaxy syndromeである。いずれFontan手術へ向かうため、PVOのない心臓型(II: Cardiac TAPVC)は、経過観察とされることもある。単心室の心外型TAPVC(I, III, IV型)では、BTシャントや肺動脈絞扼術といった姑息術と同時、Glenn手術と同時、またはFontan手術と同時に修復術が施行される6)。
術前チェック項目
心エコーでは
- 肺静脈の還流部位:分類やPVOの発生率に関連。上心臓型では肺静脈の合流部(confluence)は食道と左房の間(主肺動脈の後下方)に存在し、それぞれの肺静脈は肺動脈の枝と並走するように観察できる8)。
- PVOの有無
– PVOがあれば緊急手術。肺水腫・肺高血圧、右心不全、低酸素血症へ。
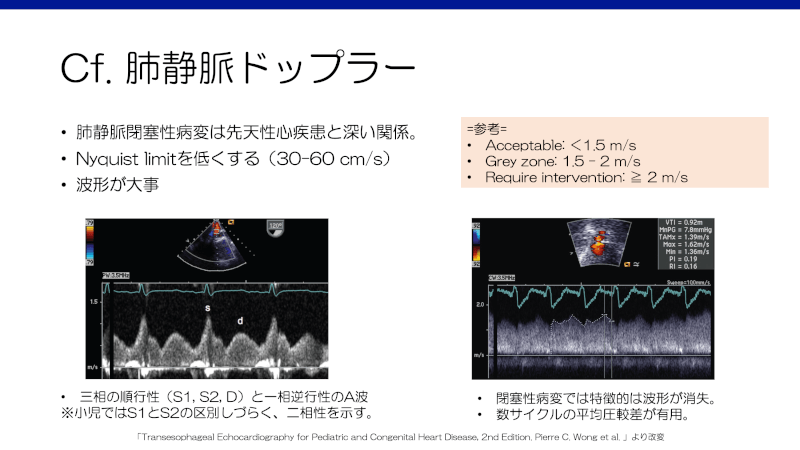
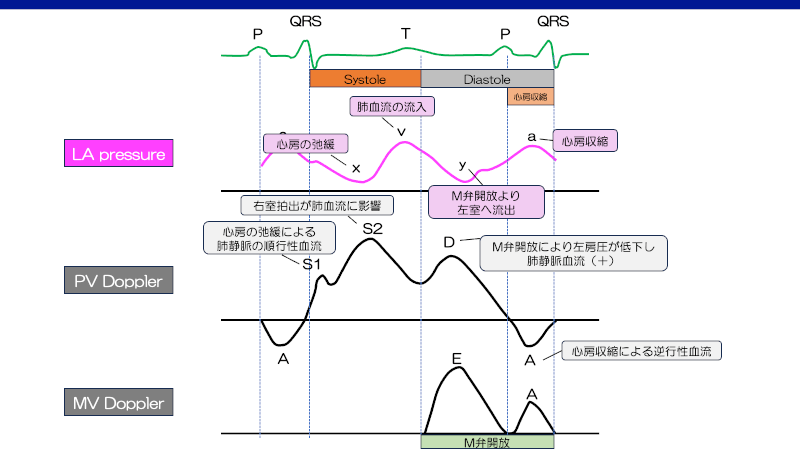
– 狭窄があると、肺静脈血流はドプラ法で拍動性の乏しい連続性血流となる。
– 参考値としては、1.2m/s以下であれば”trivial”として許容範囲であるが、1.2m/sを超え1.6m/s以下であれば”mild”や術後の”residual”、1.7-2m/sを超えてくるようであれば臨床症状が出てくる”moderate”、すぐに介入が必要な状態であれば”severe”とされる4,5)。
(※ 臨床で簡略化すると、peak < 1.5m/sならok, 1.5~2m/sがgrey zone、>2.0m/sなら絶対的治療の適応)
- 心房間交通:restrictiveであれば過剰な肺循環と左室容量低下。
- 左室拡張末期容量・僧帽弁弁輪径:特に心房間交通がrestrictiveであれば、左室は小さく、術後心不全へ。
- 動脈管や三尖弁逆流の血流速度により、肺高血圧を評価。
を評価する。
時に心臓カテーテル検査が行われることがあるが、IIa型など、肺動脈圧が高い(ex. 体血圧の85%以上)とPVOを疑う必要がある9)。
周術期管理
PAPVRの術中管理は心房中隔欠損症と同様。どのような術式であっても、術後は異常還流静脈修復後の閉塞性病変をチェックする。
以下、TAPVRを念頭に解説する。
術前管理
PVOのあるTAPVRの目標は、1) PEEP・吸気内圧・FiO2を調節しPaO2を保つ、2) 必要に応じて強心剤を用いて血行動態を維持する、3) 術後の肺機能を考え、利尿剤を用いて過剰な肺血流による肺うっ血を少しでも軽減することである。
術前のNOの使用は、末梢の閉塞病変が不変であるため肺動脈拡張と肺血流増加により病態が増悪し、しばしば酸素化を低下させるため禁忌である。同様の理由により、吸入酸素濃度の増加は肺血管抵抗を低下させ肺うっ血を増悪させる危険性があるが、最低限のPaO2を保つためにやむを得ないこともある。
※しつこいようだが、FiO2を増加させなければ酸素化が保てないほどのPVOは、緊急手術の適応であるということを認識しておくべきである。
基本的には、プロスタグランジンは肺血流を増やしPVOがある場合には肺うっ血を助長してしまうため、TAPVRの患者では使用しないのが定説である。しかし、プロスタグランジンの投与により、動脈管を介した右左シャントが肺血管のdecompressionとなり、動脈管以降(下行大動脈)の血流と酸素化が増加する可能性がある3)。また、下心臓型ではプロスタグランジンにより静脈管が拡張しPVOによるうっ血が改善する可能性もある3)。
プロスタグランジン投与により肺血流増加・肺うっ血が長期間(数日)続けば患者予後に影響を与えるが、短期間であれば問題ないことが多い。TAPVCの診断がついていない生後間もないチアノーゼを呈した患者に、診断がつくまでプロスタグランジンの投与を拒む理由は殆どない。
術中管理
麻酔導入時、経食道心エコー挿入により(PVOのない症例でさえ)血管の圧迫や閉塞の危険性があるため、血行動態の変化に注意する。
術前PVOのあったTAPVR症例では肺血管抵抗が上昇しており、人工心肺離脱直後に肺動脈圧が体血圧と同等かそれ以上となることがあるため、NOが必要となることが多い。術前PVOのない症例であっても、手術室にNOを準備しておくべきである。術前人工呼吸器使用の有無が、術後NO使用の目安にもなる。
修復により、術後は左室の容量負荷は増加する。術前の左心系が小さくコンプライアンスが低い場合、少量の輸液・輸血で左房充満圧が上昇し、左室が過伸展となる。心停止や人工心肺の影響も重なり低心拍出症候群(LOS)が発生する。注意深い輸液管理、心拍数やリズムコントロール、心血管作動薬を使用する。
術後管理
術前のPVOにより肺血管抵抗が上昇していることに加え、人工心肺の影響や覚醒時の後負荷上昇が加わり、術後は肺高血圧クリーゼを引き起こしやすい。周術期肺高血圧が50%の患者で発生し、早期死亡の主な危険因子である1)。刺激を避け、筋弛緩薬を併用した鎮静・人工呼吸管理を考慮する(肺高血圧クリーゼの予防・治療を参照)。
術後の肺機能は、術前PVOによる肺血流増加・肺水腫と、人工心肺による炎症反応によって悪化する。術後の左室容量負荷増大もあるため、利尿剤でマイナスバランスを目指す。
吻合や心房中隔欠損閉鎖のための心房切開により上室性不整脈が、左室への容量負荷増加により心室性不整脈が発生する。術後、PVOの再発が大きな問題となる。
References
- Anesthesia for Congenital Heart Disease, 3rd Edition. Dean B. Andropoulos et al.
- Jonas RA et al. Am J Cardiol. 1987 Feb 15;59(5):431-5.
- Cirstoveanu et al. Medic. 2012 Jun;7(2):167-72.
- White et al. Ann Thorac Sure. 2019. (PMID 30885849)
- Ricci et al. Eur J Cardiothorac Surg. (PMID 12853042)
- Nakata T, et al. Eur J Cardiothorac Surg. 2009 Jul;36(1):49-56; discussion 56. PMID: 19375345.
- Yap SH, et al. Pediatr Cardiol. 2009 Apr;30(3):359-62. PMID: 18923862.
- Transesophageal Echocardiography for Pediatric and Congenital Heart Disease, 2nd Edition. Pierre C. Wong et al. DOI: https://doi.org/10.1007/978-3-030-57193-1.
- Jonas RA, et al. Am J Cardiol. 1987 Feb 15;59(5):431-5. PMID: 3812311.

コメント
コメント一覧 (2件)
[…] 二次中隔や静脈洞の異常形成による。最も一般的な型は、上大静脈開口部近くに位置し、右上・中肺静脈の部分肺静脈還流異常症を合併することがある。また、右下肺静脈の部分肺静脈還流異常症と関連した、下大静脈開口部近くの欠損孔も存在する。 […]
[…] 部分/完全肺静脈還流異常症(Partial and total anomalous pulmonary venous return: PAPVR/T… […]