以下、Fontan手術(フォンタン手術)/TCPCの周術期管理に際し、麻酔科医・集中治療医が把握すべき事項について解説します。
手術時期・適応
多くの単心室循環(ex. 三尖弁閉鎖、左心低形成症候群、単心房/単心室 etc)の最終的なゴール(根治術)となる。
多くの患者では前段階としてGlenn手術が施行され、18ヶ月から3歳頃までにFontan手術が施行される1)。ただし、Glenn手術後の心コンプライアンスの変化や肺血管床・肺血管抵抗など、後述のようなFontan循環に耐えられなければ施行することはできない。
内容
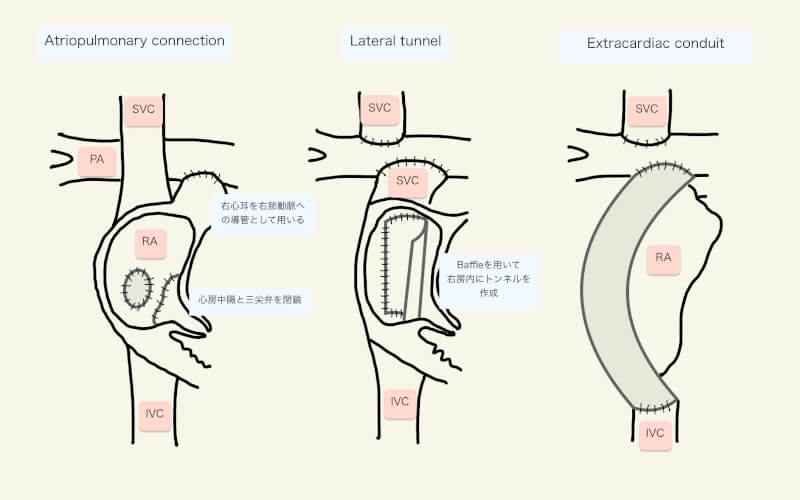
現在、側方トンネル法(lateral tunnel Fontan)と心外導管法(extracardiac Fontan)という、2種類のFontan変法(Total CavoPulmonary Connection: TCPC)が行われている1)。
どちらの方法も、3-5 mmのfenestrationという小さな孔をグラフトの壁に作成し、TCPCから共通心房への右左シャントを可能とすることがある。肺高血圧クリーゼなど肺血流が障害される状況で肺静脈還流が減った場合でも、fenestrationを介して体静脈還流が加わり、心室前負荷(→心拍出量)を維持することができる。また、心房圧の低下により全身静脈圧を低下させ、術後の胸水や蛋白漏出性胃腸症の発症を予防できると期待されている。一方、fenestrationには右左シャントによる動脈血酸素飽和度の低下や血栓塞栓症のリスクが存在する。重症度(ex. 肺血管抵抗や房室弁逆流など←後述)を元に、fenestrationの有無を選択する(参考:『文献レビュー:Fontan手術とfenestration』)。
以下は、左心低形成症候群・Glenn術後患者のFontan手術を図示した。
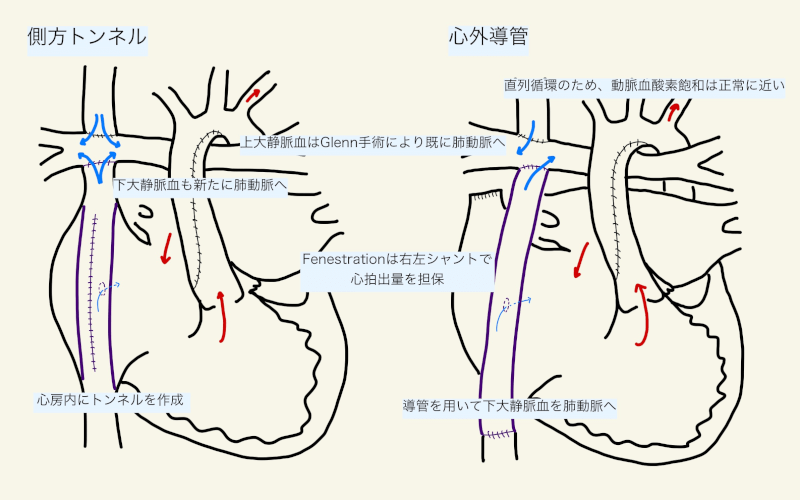
側方トンネル法(Lateral tunnel Fontan)
通常、大動脈を遮断し、人工心肺下で手術を行う。右肺動脈下部と右房上部が吻合され、パッチを用いて心房内トンネルを作成し、下大静脈と上大静脈肺動脈吻合を連結する1)。
側方トンネルは、導管関連の狭窄や血栓といった合併症を避けることができる12)。しかし、作成には大動脈遮断と心停止が必要である。上大静脈と下大静脈の血流が心房内で衝突・エネルギーの喪失を引き起こし、心拍出量の減少と心不全の原因となる1)。また、洞房結節の傷害や心房内の縫合線と心房瘢痕、中心静脈圧への曝露による心房拡大などが、高い心房性不整脈の発生に寄与する1, 12, 15)。
心外導管法(Extracardiac Fontan)
上記のような側方トンネルの欠点のため、近年は殆どの施設で心外導管法が好まれる1)。人工心肺を用いるが、他の心内手術がなければ大動脈は遮断せず、18-20 mmのグラフトを心臓外に留置し、下大静脈を直接右肺動脈下部に結合する1)。
心外導管の作成に大動脈遮断と心停止は必須ではなく、人工心肺についてもfull pump/partial pump, off-pumpが可能である14)。上大静脈の血流は主に右肺動脈に流れ、グラフトを介した下大静脈は主に左肺動脈に流れることにより、上大静脈と下大静脈の血流が衝突することによるエネルギー喪失は少ない可能性がある1,13)。洞房結節を傷害しにくく、心房切開や縫合線が少ないことで不整脈の危険が側方トンネルよりは低い12)。しかし、導管内の血栓や導管の狭窄など導管関連の合併症が問題となる12)。また、下大静脈からの”hepatic factor”が右肺動脈に流れず、右肺動静脈瘻を引き起こす可能性がある1)。
1971年にFrancis Fontanによって報告された古典的なFontan手術では、右心耳と肺動脈を直接吻合(atriopulmonary Fontan connection)し心房内に隔壁を作り、下大静脈から右心房内を通して肺動脈に血流を流していた10)。右房の収縮が駆出に役立つと考えられていたためであるが、逆に心房の収縮が抵抗になる、心房圧増加による右房の拡大・血栓形成、心房性不整脈、冠静脈洞の静脈圧(心房圧)上昇といった合併症のため、現在はこの”原法”は行われていない1,11)。しかし、Fontan原法を行われた患者が、現在は成人となっており、TCPCへの変更(Conversion)を含めて麻酔が必要となる機会は度々ある。
Fontan循環
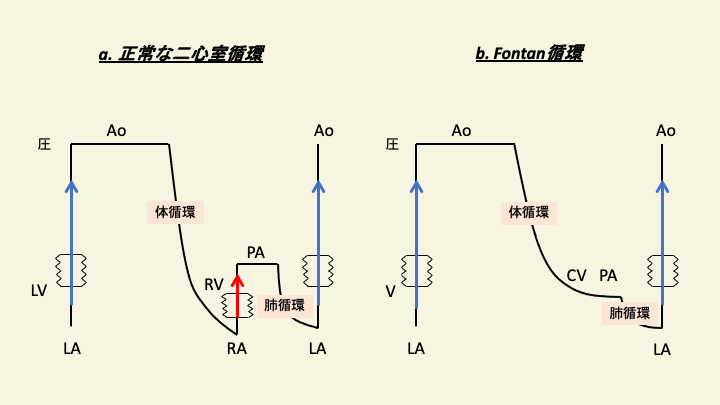
TCPC後は肺循環と体循環が分けられ、心内混合(mixing)が消失または劇的に減少し、正常に近い動脈血酸素飽和度となる。通常であれば冠静脈洞とfenestrationの血流以外の全ての体静脈還流血は肺循環に入る、いわゆる直列循環となる。
TCPC回路(Fontan循環)における心拍出量維持にとって、前負荷は非常に重要である。心室への前負荷は肺血流に依存するが、TCPC回路は肺に血液を送り出す心室を持たないため、静脈圧が低いと肺血流を維持できず循環が破綻する。従って、後述のように静脈圧上昇は合併症を引き起こす一方で、ある程度の静脈圧はTCPC回路にとって必要である。
胸腔外全身静脈系から胸腔内静脈系に血液を流す胸腔内圧が重要な役割を持つため、静脈還流量を増やす陰圧呼吸は循環にとって有利に働く。一方で、陽圧換気はFontan回路での肺血流を減らし、体心室への肺静脈還流を減らすことで心拍出量が減少する(換気条件と肺血管抵抗に関してはこちらを参照)。
高い肺血管抵抗、大静脈肺動脈吻合部の狭窄、肺動脈狭窄、肺静脈狭窄なども、TCPC回路において肺血流を減らし循環動態に悪影響を及ぼす。心室の機能不全や房室弁逆流も重要で、どちらか一方でも拡張末期圧と共通心房圧を上昇させ、肺循環の妨げとなる。
Fontan循環では拡張期に肺血流が最も流れるため2)、頻脈では拡張期が短くなり前負荷が減るため好ましくない。
基本的には小児の心拍出量(Stroke volume × Heart rate)は心拍数に依存することが多いため、ファロー四徴症術後のように心拍数を落とさない管理とすることの方が多い。一方で、Fontan術後は比較的徐脈傾向の方が心拍出量にとっては有利となり、(先天性心疾患患者では徐脈傾向となるため使用に注意の要する)Dexmedetomidineといった薬剤も良い適応となることが多い。
一方で、単心室症例では房室弁逆流を伴っていることが多く、徐脈は逆流を悪化させる。
体肺動脈側副血管の存在は、単心室への容量負荷、肺血流増加と肺血管系への体血圧の暴露により、GlennやFontan循環には弊害となりうる。体肺動脈側副血管の血流量は、Fontan術後の胸水貯留や病院滞在期間延長といった予後と関係することが危惧されている16,17)ため、術前にコイル塞栓を施行する施設は少なくない。しかし、コイル塞栓という介入による予後への影響については一定の見解は得られていない18,19)。
TCPC回路における低酸素血症は、全身静脈系と心房と連絡が存在することを示唆する。通常であってもfenestrationを作成した場合は小さな右左シャントとなり、動脈血酸素飽和度が低下する。通常、術後早期のSpO2は88-95%程度である。しかし、fenestrationがなくても、心拍出量全体の3-5%を運ぶ冠静脈洞はTCPC回路の左心房側に流入し、動脈酸素飽和度を低下させる1)。また、様々な程度の静脈-静脈側副血行路や肺動静脈奇形(”Glenn手術の周術期管理“参照)も低酸素に関与する。
術前チェック項目
Fontan手術を施行される患者では、以下のような項目が術後経過不良の危険因子とされている4,5)。
- 平均肺動脈圧 >= (15〜) 18 mmHg
- 肺血管抵抗 >2 Wood units
- 心室拡張末期圧 >=12 mmHg
- 肺動脈の”捻れ”(distortion: 末梢肺動脈の狭窄・低形成・不連続性)
- 右室系単心室
- 中等度〜重症の房室弁閉鎖不全
それを踏まえて、心エコーでは
を評価する。
心臓カテーテル検査では
- PA index (Nakata index) = 左右の中心肺動脈の断面積の和/体表面積(mm2/m2); 中心肺動脈の太さを表し、肺血管床の発育の指標となる6)。300前後が正常値。Fontan手術では200以上が望ましい。
- McGoon ratio:左右肺動脈径の和を横隔膜上の大動脈径で割ったもの。1.8がPA indexの約200mm2/m2に相当7)。
- 肺血管抵抗 (Wood units):手術適応や術後の循環に関与。Fontan循環のためには、<=2: normal, 2-3: border, 3>=: severe。
- Qp/Qs: 麻酔導入時の循環のバランスを考える
- 中心静脈圧:Glenn術後は肺動脈圧の指標
- 心室拡張末期圧:上記危険因子
- Transpulmonary gradient (Fontan/Glenn圧 – PV圧): 肺血管抵抗の目安となる。正常は5-8mmHg9)。
を評価する。
周術期管理
術中管理
Glenn手術後であるため中心静脈圧は肺動脈圧の指標となる。また、術やより心房ラインを挿入してもらうことで、心室の前負荷の指標となるだけでなく、中心静脈圧(肺動脈圧)との差によって肺血管抵抗の目安にもなる。下大静脈から心房に直接血液が流れるため、末梢静脈ラインを下肢に好んで確保することもある1)。胸骨切開による重大な出血が起きた際、上大静脈経由で投与された輸液・薬液は肺動脈を通過し肺静脈から心房に入るため、心室の充満が遅れ、出血部位によっては術野に失われるからである1)。
人工心肺離脱後は、経食道心エコーで
- Fenestrationの有無
- 導管による心房圧迫の有無とそれによる異常血流
- 肺静脈の心房内流入血流:狭窄があればTCPC回路の妨げとなる。
- 術前と比較した心室の動き
をチェックする。
術後管理
Glenn術後と異なり、Fontan術後の心拍出量はほぼ肺血流からの前負荷に依存する。すなわち、Glenn術後の肺血流通過障害は低酸素血症を引き起こすが、Fontan回路では低心拍出量を引き起こす。唯一の心室が三尖弁閉鎖症など左室である場合は余裕があるが、特に左心低形成症候群など右室が負担する場合は心機能に不安がある。
Blalock-Taussig shunt(BTS)の項でも書いたが、小児心臓患者はある程度の低酸素血症よりも低心拍出量の方が急変しやすい印象がある。
復温中や術後早期出血に対し、十分な血管内容量を保つことが非常に重要である。高い中心静脈圧・全身静脈圧は、蛋白漏出性胃腸症や全身の浮腫・胸水・腹水、肝うっ血似による肝機能障害の原因となるが、TCPC回路や心拍出量維持にとってある程度の静脈圧は必要であることは留意すべきである。
同時に、肺血流を増やすため肺血管抵抗を減らす努力をする。無気肺を予防できる最小限のPEEPとし、アシドーシスや過度な高二酸化炭素血症を避ける。手術室やICU入室後の可能な限り早期抜管が好まれる3)。
術後の一つの目安としては
- 中心静脈圧 (Fontan pressure)<15 (<20)mmHg
- 心房圧 <10 (<15)mmHg
- 中心静脈圧 – 心房圧 (←肺血管抵抗の目安) <10 mmHg
※()内は術直後の許容範囲
であれば比較的良好なfontan循環成立(ex. CVP 12 mmHg, 心房圧 5 mmHg, Transpulmonary pressure gradient 7 mmHg8))。Fontan pressure (中心静脈圧)が20mmHgを超えてくると予後が悪いため、原因検索やtake-downも検討する。
References
- Anesthesia for Congenital Heart Disease, 3rd Edition. Dean B. Andropoulos et al.
- Frommelt PC et al. Am J Cardiol. 1991 Nov 1;68(11):1211-5.
- Morales DL et al. Ann Thorac Surg. 2008 Aug;86(2):576-81
- Fan et al. Pediatr Cardiol. 2017 Apr;38(4):643-649.
- Lemler et al. Circulation. 2002 Jan 15:105(2)207-12.
- Nakata S et al. J Thorac Cardiovasc Surg. 1984 Oct;88(4):610-9. PMID: 6482493.
- Itatani K et al. J Thorac Cardiovasc Surg. 2011 Jul;142(1):127-35. PMID: 21277599.
- Petrossian E, et al. J Thorac Cardiovasc Surg. 2006 Nov;132(5):1054-63. PMID: 17059923.
- Salik I, et al. Bidirectional Glenn Procedure or Hemi-Fontan. 2022 Sep 26. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan–. PMID: 33085446.
- Fontan F, et al. Thorax. 1971 May;26(3):240-8. PMID: 5089489.
- Kanakis M, et al. Heart Surg Forum. 2023 Dec 28;26(6):E917-E923. PMID: 38178331.
- Mossad EB, et al. Anesthesiol Clin. 2013 Jun;31(2):405-19. PMID: 23711650.
- Hsia TY, et al. J Surg Res. 2004 Feb;116(2):305-13. PMID: 15013370.
- Petrossian E, et al. J Thorac Cardiovasc Surg. 2006 Nov;132(5):1054-63. PMID: 17059923.
- Backer CL, et al. Semin Thorac Cardiovasc Surg Pediatr Card Surg Annu. 2011;14(1):4-10. PMID: 21444042.
- Glatz AC, et al. Circ Cardiovasc Imaging. 2012 Mar;5(2):218-25. PMID: 22228054.
- Grosse-Wortmann L, et al. J Thorac Cardiovasc Surg. 2012 Dec;144(6):1329-36. PMID: 22502974.
- McElhinney DB, et al. Ann Thorac Surg. 2000 Apr;69(4):1222-8. PMID: 10800823.
- Schmiel M, et al. Interact Cardiovasc Thorac Surg. 2022 Jul 9;35(2):ivac190. PMID: 35876534.

コメント
コメント一覧 (11件)
[…] 肺高血圧クライシスによる体血圧低下(からの心停止)を防ぐため、心房間交通の開通やFontan手術におけるfenestrationといった処置を施行されている場合があり、その際には右左シャントによりある程度血圧は保たれるものの、全身酸素飽和度の低下が顕著となる。 […]
[…] 単心室としての総大静脈肺動脈吻合(Total CavoPulonary Connection: TCPS/ Fontan手術) […]
[…] Glenn手術とFontan手術に関しては、単心室循環の他の病態でも同様であるため、別記事で扱う。 […]
[…] Norwood手術→Glenn手術→Fontan手術を参考のこと。 […]
[…] Total CavoPulonary Connection (TCPC) / Fontan手術 […]
[…] Fontan手術では、fenestrationという小さな孔をトンネルやグラフトの壁に作成し、TCPCから共通心房への右左シャントを作り出すことがあります。心拍出量増加、肺高血圧クリーゼ予防、全身徐脈圧低下による胸水減少や蛋白漏出性胃腸症の防止といった効果が期待されており、こちらで解説したような危険因子がある場合に考え出された方法です1)。 […]
[…] 心房に大きな縫合線を残す場合(ex. SenningやMustard手術)や、心房が拡大する(ex. Fontan手術)後に発生しやすい1)。 […]
[…] 左室と右室からの体循環:Fontan手術 […]
[…] 単心室循環の場合は、GlennやFontan手術について […]
[…] syndromeである。いずれFontan手術へ向かうため、PVOのない心臓型(II: Cardiac […]
[…] また、小児では、単にシャントにより肺血流が増加し肺高血圧となっている患者も含まれてしまう、GlennやFontan手術後の肺動脈血流は非拍動性でありmPAPが25mmHgを超えづらい、といった問題点を踏まえ、2011年にPanamaで行われたPulmonary Vascular Research Institute Pediatric Taskforceによる会議により、Pulmonary Hypertensive Vascular Disease (PVHD)の定義として、 […]