以下、体肺動脈シャントの一つであるBlalock-Taussig shunt(BTS)の周術期管理に際し、麻酔科医・集中治療医が把握すべき事項について解説します。
目的
体肺動脈シャントの主な目的は、先天性心疾患により肺血流が減少している症例において、
- 根治術を施行するまで安定した肺血流を供給すること
- 肺血流を増やすことで肺動脈の発育を促し、肺血管床を増やすこと
である。また、ファロー四徴症などで左心系への肺静脈還流を増やし左室の発育を促すことなどにも用いられる。
1の例としては、三尖弁閉鎖症、肺動脈閉鎖症、ファロー四徴症で根治術が困難である症例などが挙げられる。術式や周術期管理の進歩により早期の根治術を行う疾患・症例が増えている昨今、体肺動脈シャントは動脈管に肺血流を依存している単心室や肺動脈閉鎖、冠動脈異常の合併(ex. 左前下行枝が右室流出路を横切るファロー四徴症)、未熟児や脳出血といった人工心肺の使用が困難な複雑な状況で施行されることが多い。
2の代表例としては、心室中隔欠損・体肺側副動脈を伴う肺動脈閉鎖症が挙げられる。肺血流を作り出すことで、低形成である自己肺動脈の成長を促すことが目的であり、将来の根治術の前段階として施行される。
種類
1944年に施行された世界初のoriginal Blalock-Taussig shunt (BTS)は、心臓外科医のAlfred Blalock、小児循環器内科医のHelen Taussig、リサーチテクニシャンのVivien Thomasらの功績によるもので、鎖骨下動脈を肺動脈に直接端側吻合するものであった2,3)。現在施行されている最も一般的なシャントは、グラフトを用いて腕頭動脈/鎖骨下動脈と同側の肺動脈を結合する”modified” Blalock-Taussig shunt (mBTS)である4)。古典的なBTSと比較し、mBTSには、シャント側の腕への血流が保たれる、両側どちらでも作成できる、グラフとのサイズを選ぶことで過剰な肺血流を避けられる、といった利点がある1)。
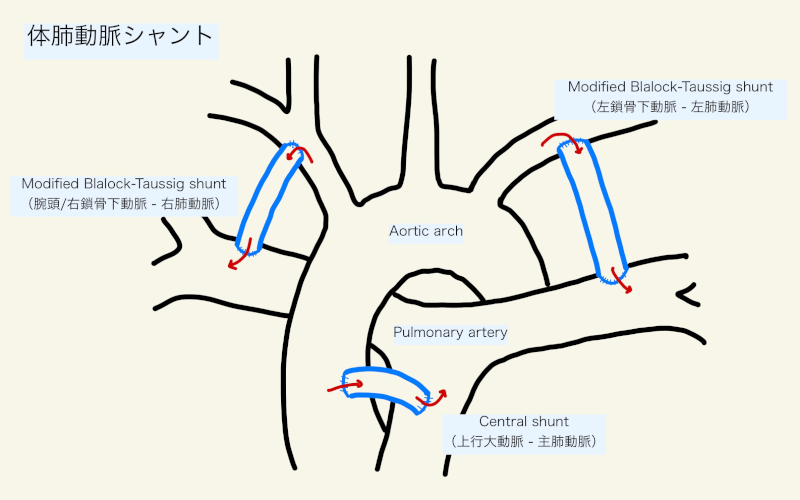
施設によってそのサイズ選択は異なるが、例えば、体重< 3.2 kgで3.0 mm、体重>= 3.2 kgで3.5 mm、乳児期早期までは4mm、乳児期以降は4mm以上を一つの目安とし、鎖骨下動脈・腕頭動脈径、肺動脈径、順行性血流の有無、房室弁逆流の有無、その後のGlenn手術や根治術のタイミングを考えて決定する。
解剖学的にmBTSの作成が難しい(ex. 左右肺動脈が低形成、鎖骨下動脈起始異常の存在 etc)場合は、主肺動脈と上行大動脈をグラフトで結合するcentral shuntという体肺動脈シャントを作成することもある。末梢のBTSと比較し、血栓ができにくいが、肺血流を制御しにくい。その他の体肺動脈シャントとしては、現代ではあまり施行されなくなったが、胸部下行大動脈と左肺動脈を吻合するPotts shunt5)、上行大動脈と右肺動脈を吻合するWaterstone shunt6)が有名である。
手術
肺動脈との吻合がより中枢となり後の根治術時にアプローチしやすいことから、mBTSは右側で行われることが多い1,7)。必ずしも人工心肺は必要としないが、患者が肺の牽引や肺動脈のサイドクランプに耐えられない場合や、施設によっては人工心肺が好んで用いられこともある8)。
手術は正中切開や側開胸で施行される。正中切開は、手技が容易、必要時に人工心肺の使用が容易、肺動脈の捻れ予防、肺動脈分岐部近くの吻合となり肺血流が左右均等に分布、肺の用手的圧迫の回避、再手術時のtake-downが容易、肺血流過剰時の動脈管結紮が容易、といった利点がある9)が、右鎖骨下動脈の視野確保が難しく中枢側での短いグラフト吻合となるため、肺血流の調整のためにはグラフトの径を小さくする必要がある7)。
一方、側開胸では腕頭動脈分岐部よりも遠位側での吻合が可能であり、グラフトの長さがある程度確保できるため、シャントの抵抗を考える上でシャント径の重要性は低い7)。また、細い鎖骨下動脈径のため術直後の過剰な肺血流を防ぐことができ、成長と共に鎖骨下動脈径が大きくなりシャント血流量も増加することが期待できる。次回の正中切開での癒着剥離の面でも利点がある。
術前チェック項目
mBTSの対象となる疾患は、非常に多岐にわたる。それぞれ基礎心疾患に対し、疾患特有の必要事項をチェックする。また、大動脈弓の解剖や異所性鎖骨下動脈の有無についても把握しておく。人工心肺使用の有無や外科的アプローチ法(胸骨正中切開または側開胸)についても、外科医と話し合っておく。
周術期管理
術中管理
mBTSを施行される多くの患者は、肺血流が著しく減少している。肺血流を増やすための人工呼吸管理(酸素投与や過換気)を行い、動脈管開存のためプロスタグランジンが投与されていれば継続する。mBTSではシャント開存時に同側の鎖骨下動脈から盗血されるため、血圧の正確に評価するためには動脈圧ラインを逆側(右側のmBTSであれば左橈骨動脈)に留置する。
通常、低用量ヘパリン(50-100 U/kg)がシャント留置前に投与される。外科的な肺の牽引により酸素化と換気が障害され、肺血管抵抗が上昇し、酸素化が悪化することがしばしばある。また、吻合中の部分的遮断や主肺動脈の閉塞により同様の低酸素を呈する。適宜、輸液、血管収縮薬、肺血管抵抗を減らすための換気の調節によってコントロールする。
吻合が終了しシャントが開通したら、酸素化は改善するはずである。ただし、肺の虚脱や低酸素性肺血管収縮による肺血管抵抗の上昇、無気肺による肺静脈酸素飽和度の低下により、シャント開通当初は低酸素であることも稀ではない。大動脈と肺動脈の圧較差のため、シャントでの左右シャントは拡張期にも流れ、run-offにより拡張期血圧は低下する。血圧の変化は、シャント血流の程度を把握する一つの指標となる。シャント血流によりQp/Qsが突如上昇することで、より多くの血管内volumeが必要となる。拡張期血圧が非常に低い場合は冠動脈血流が減少し血行動態が破綻する原因となるため、迅速に輸液・輸血によるvolume負荷を行う。
施設によっては、フェニレフリン、バソプレッシン、ノルエピネフリンなどの血管収縮薬を投与するところもあるが、血管収縮薬は全身血管抵抗を上昇させ、mBTSを介した左右シャントを増やす可能性があるため注意が必要である。
経食道心エコーを使用している場合は、左右肺動脈へのシャント血流や肺静脈血流の左右差を確認できるが、対象となる患児は小さいことが多く、プローブ挿入による呼吸や循環動態の変動がある場合には無理をしてはならない。
mBTS術後、根治術を施行するまでは抜管・自発呼吸による生活を目指しているため、麻酔のない自発呼吸下での酸素・二酸化炭素濃度に近づけることが理想である。例えば、人工心肺を用いた場合はその肺血管抵抗への影響を考慮し、FiO2 0.5程度で離脱を試み、可能であれば術後に向けてFiO2 0.21へと下げていく。人工心肺を用いない場合は、初めからFiO2 0.21で管理する、といった管理方法があるが、施設によって異なる。
肺血流と体血流のバランスを考えると、酸素飽和度80-85%が望ましい1)。酸素飽和度が高い場合は、過剰な肺血流を示唆し、シャントの大きさを小さくする必要がある。逆に、酸素飽和度が低い場合は、不十分な肺血流を示唆し、より大きなシャントが必要となる。
術後管理と合併症
mBTS術後の問題点としては、容量負荷、冠動脈盗血現象、シャント血栓が挙げられる。Qp/Qsが上昇することによる容量負荷は、弁輪径の拡大から房室弁逆流を引き起こす。房室弁逆流は特に単心室症例で血行動態や予後に関与する。
冠動脈盗血現象は、低圧系の肺血管に血流が奪われることで、心筋虚血、不整脈、心機能障害から死に至らしめる、重大な致死的合併症である。シャントのサイズを把握しておくこと。患児の今後の成長を考慮し太めのグラフトを留置するため、術後は肺血流が過剰気味となることが多い。4mmのシャントは4kg以下の患児には大きすぎる。心室拡張末期圧の上昇は心筋虚血を助長させる。動脈拡張期血圧は肺体血流比(Qp/Qs)の指標となり、30mmHg未満であれば注意が必要である。シャント血流が過剰(high-flow)になり冠血流が減少し急変すると、心臓マッサージによる血液もシャントに流れ、蘇生が困難である。High-flowによる急変を予め防ぐことが肝要である。肺血管抵抗を上げるため、低換気と高PEEPといった管理が行われる。肺血管抵抗や体血管抵抗、肺血流は、肺容量や麻酔からの覚醒、術後疼痛、出血によって大きく変化しうる。シャント血流の変化は生死に直結し、後述のように死亡例の多くは術後24時間以内であるため、一般的には術後の深鎮静下の人工呼吸管理が選択される。麻薬や筋弛緩薬の使用も考慮し、室内酸素濃度で12-24時間の人工呼吸管理を続ける。
シャントの狭窄や血栓もまた重大な合併症である。特に肺動脈閉鎖症など肺血流の供給元がmBTSのみであれば、シャント閉塞は低酸素から致死的合併症となりうる。聴診によりシャントの開通性も観察する。(肺動脈閉鎖ではなく)肺動脈狭窄、体肺側副動脈の存在など、mBTS以外に肺血流の供給元がある場合には、シャント狭窄や血栓合併症による影響は小さいが、シャント閉塞や過剰な肺血流となる不安もある。一方で、肺動脈の発育が不十分である場合、mBTSによる酸素化改善効果は乏しく、この場合は低酸素が問題となる。
ファロー四徴症のように肺動脈弁を介した右室からのforward flowがある場合では、術後の動脈血酸素飽和度が比較的高く安定することがあるが、右室流出路狭窄の増悪等では肺血流がシャント血流のみに依存し、心室中隔欠損の右左シャントとなるため動脈血酸素飽和度は下がる。
その他、横隔神経・反回神経損傷、Horner症候群、乳び胸、シャント血栓といった合併症が存在する1)。
術後出血が落ち着いていると判断したら、シャント開存のため低用量ヘパリンを開始する(6-10U/kg/h)1)。プロスタグランジンを3日以上使用している場合は、術後24-48時間かけてweaningする。経腸栄養が開始されたら、根治術まで低用量アスピリンを開始する1)。
予後と危険因子
mBTS術後の死亡率は高く、二心室では3-5%、単心室では7-15%と報告されている7,8)。これは、新生児期に行われる心内修復術後と比較しても高い。院内死亡の危険因子としては、体重3kg未満8)、術前の人工呼吸管理8)、単心室8)、純型肺動脈閉鎖8)、人工心肺の使用7)が報告されている。院内死亡の33%が術後24時間以内であり、75%が30日以内である8)ということは、術後管理をするに際し留意すべき事項である。
References
- Anesthesia for Congenital Heart Disease, 3rd Edition. Dean B. Andropoulos et al.
- Blalock A, et al. JAMA. 1984 Apr 27;251(16):2123-38. PMID: 6368878.
- Patel ND, et al. Semin Thorac Cardiovasc Surg. 2015 Winter;27(4):341-52. PMID: 26811040.
- de Leval MR, et al. J Thorac Cardiovasc Surg. 1981 Jan;81(1):112-9. PMID: 6450303.
- Daniel FJ, et al. Thorax. 1976 Aug;31(4):394-7. PMID: 968795.
- Pickering D, et al. Thorax. 1971 Jul;26(4):457-9. PMID: 5565793.
- McKenzie ED, et al. J Am Coll Surg. 2013 Apr;216(4):699-704; discussion 704-6. PMID: 23415555.
- Petrucci O, et al. Ann Thorac Surg. 2011 Aug;92(2):642-51; discussion 651-2. PMID: 21550583.
- Talwar S, et al. Interact Cardiovasc Thorac Surg. 2014 Mar;18(3):371-5. PMID: 24336782.

コメント
コメント一覧 (11件)
[…] mBTSと同側の鎖骨下動脈や分枝(上腕動脈・橈骨動脈)は動脈圧ラインとし…。内頚静脈から中心静脈を挿入する場合は、深すぎるとGlenn吻合の邪魔になるので注意する。内頸静脈を介した中心静脈圧は、Glenn吻合後は肺動脈圧のモニタリングとして使える。内頚静脈や鎖骨下静脈を介した中心静脈カテーテル留置を血栓予防のため避け、大腿静脈にラインを挿入するを用い、小さいカテーテルを右内頚静脈から術後12-24時間の肺動脈圧モニタリング目的で挿入する施設もある1)。 […]
[…] 体肺動脈シャント(ex. Blalock-Taussig shunt: BTS) […]
[…] 三尖弁の形態異常が強い場合は新生児期の三尖弁修復ができず、新生児期には三尖弁輪が小さく人工弁を使用できない。治療法のひとつであるStarne 手術には幾つかの術式が存在するが、基本的には三尖弁に孔を開けたパッチ(fenestrated patch)を留置し(←直接心臓内に還流するthebesian veinsからの血液による右室のdecompression)、非制限性になるよう心房間交通を大きく開け、modified Blalock-Taussing shunt (mBTS)などで肺血流を確保する方法である1)。 […]
[…] central shunt, Blalock-Taussig shunt, Melbourne shunt, aortopulmonary window […]
[…] Blalock–Taussig短絡術の管理について […]
[…] 肺血流を確保するために、体動脈肺動脈短絡(modified Blalock-Taussing shunt: mBTS)か、右室肺動脈導管(RV-PA couduit / Sano shunt)を用いる。 […]
[…] Blalock-Taussig shunt(BTS)の項でも書いたが、小児心臓患者はある程度の低酸素血症よりも低心拍出量の方が急変しやすい印象がある。 […]
[…] 二心室修復(またはone-and-a-half repair)を目指す場合は、右室流出路の閉塞性による右室圧上昇を解除(RV decompression)し、右室を通過する血流量を増やす。肺動脈弁裂開術(開胸 or 経皮的バルーン)やパッチによる右室流出路形成を行う。体動脈肺動脈短絡(modified Blalock-Taussing shunt: mBTS)を同時に行うか否かは、肺血流を増やすか、右室を通る血液を増やし右室の発育を狙うかの、trade-offである。 […]
[…] 患児が小さく(一つの目安は1ヶ月 or 4 kg1))、症状がある場合には、シャント術を施行し、二期的の修復術を狙う。 […]
[…] – Type IaとIIaでは、肺動脈が閉鎖しており、プロスタグランジンで動脈管を維持しつつmodified blalock–Taussig shunt (mBTS)を施行する。 […]
[…] 二心室だけでなく、単心室にもTAPVCが合併することがあり、多くがheterotaxy syndromeである。いずれFontan手術へ向かうため、PVOのない心臓型(II: Cardiac TAPVC)は、経過観察とされることもある。単心室の心外型TAPVC(I, III, IV型)では、BTシャントや肺動脈絞扼術といった姑息術と同時、Glenn手術と同時、またはFontan手術と同時に修復術が施行される6)。 […]